Las unidades neonatales son los departamentos de los hospitales de agudos en los que se atiende a pacientes que tras el nacimiento o a los pocos días de vida necesitan tratamiento médico y/o quirúrgico. Los pacientes que ingresan en neonatología se pueden dividir en dos grandes grupos:
- Los recién nacidos prematuros, que son bebés que nacen antes de lo que estaba previsto.
- Los recién nacidos a término con enfermedades que requieren atención hospitalaria.
Las especializaciones en el cuidado de estos pacientes junto al desarrollo tecnológico han provocado un aumento en su supervivencia. El seguimiento durante la infancia de los recién nacidos que han estado ingresados en las unidades neonatales pone de manifiesto que aquellos que estuvieron en situación de mayor gravedad presentan con mayor frecuencia secuelas en su neurodesarrollo a largo plazo (1).
Estas dificultades derivan no solamente de su enfermedad de base sino también de los estímulos ambientales, del estrés y de los cuidados recibidos durante este periodo crítico de su desarrollo (2).
En condiciones de salud, el cuidado neonatal recae de forma exclusiva sobre las familias. El desarrollo en un ambiente familiar, no invasivo ni tecnificado en el que se respeten las horas de sueño, se cuide la iluminación y el ruido facilita un vínculo saludable entre el recién nacido y su familia que a su vez va a tener un impacto positivo en el apego y desarrollo posterior. Además, la intimidad de la pareja madre-bebé en un hogar familiar va a facilitar una adecuada instauración de la lactancia natural que a su vez va a tener un beneficio significativo en el desarrollo del lactante (3).
Este cuidado continuo y permanente está en riesgo cuando la enfermedad del bebé implica el ingreso en una unidad neonatal y con ello la separación madre-recién nacido.
Cambio en el modelo de cuidados neonatales
Tras conocer el impacto que puede tener el ingreso en la unidad neonatal sobre el desarrollo del recién nacido y la importancia que cobra la participación de la familia, cada vez más unidades neonatales abogan por un modelo de cuidados individualizado fomentando la participación de los padres para ayudarles a convertirse en los principales cuidadores de sus hijos. Además, la Organización Mundial de la Salud y los Estándares europeos de la atención al recién nacido recomiendan el cuidado piel con piel como práctica de elevada importancia durante el ingreso del recién nacido (4). En este marco, la filosofía NIDCAP® sitúa al bebé y a la familia en el centro de la atención sanitaria y a través de la observación individual adecua los cuidados, pretende reducir el estrés y evitar los estímulos sensoriales excesivos. De este modo, las intervenciones en el seno de esta dinámica de trabajo van dirigidas a la optimización tanto del macroambiente (luces, ruido…) como del microambiente (adecuación de la postura, minimización del dolor…) (5).
Este cambio de paradigma con la promoción de una aproximación holística al recién nacido enfermo ha conllevado que las unidades neonatales se cuestionen la estructura arquitectónica ideal para satisfacer las necesidades de los recién nacidos enfermos y de sus familias sin perder de vista los avances que la especialización y la tecnología ofrece a la supervivencia de estos pacientes.
Unidades neonatales clásicas abiertas vs Unidades con habitaciones unifamiliares
De forma similar a las unidades de cuidados intensivos pediátricos y de adultos, las unidades neonatales se han construido durante décadas en salas diáfanas sin tabiques en las que un control de enfermería central permite la vigilancia estrecha de todos los pacientes de la sala. Este único ambiente ha permitido la entrada de material altamente tecnificado y la especialización de los cuidados ofrecidos a los recién nacidos. Sin embargo, espacios abiertos como los que se comentan a menudo acumulan muchos pacientes lo que conlleva alto nivel de estímulos lumínicos y sonoros y las comodidades que pueden ofrecer a las familias son escasas.
Para abordar estas necesidades, cada vez más unidades de cuidados intensivos neonatales están reformando su arquitectura para convertirse en unidades con habitaciones cerradas. Las habitaciones individuales proporcionan a las familias un espacio propio y un ambiente privado, que puede favorecer la permanencia continua con sus hijos además de asegurar la confidencialidad durante la conversación con el equipo profesional (6, 7).
Investigaciones hasta la fecha han demostrado que recién nacidos que ingresan en habitaciones unifamiliares tienen tasas más bajas de infección (8) y mayores tasas de lactancia materna exclusiva (9) en comparación con las unidades neonatales clásicas abiertas.
Asimismo, se ha objetivado que este tipo de unidades inciden favorablemente en la disminución del estrés familiar y en la adquisición de competencias por parte de los familiares que cuidan al bebé (10).
Conversión de unidad neonatal abierta a habitaciones unifamiliares
El proyecto de diseño de una unidad compartimentada en habitaciones y de transición hacia un nuevo modelo de cuidados es un proceso complejo, que ha de ser planificado de forma cuidadosa y estructurada, para obtener resultados óptimos.
El diseño de nuevas unidades neonatales con habitaciones unifamiliares se basa en tres pilares fundamentales:
- Aplicación del conocimiento científico a través de los cuidados centrados en el neurodesarrollo y la familia.
- Implicación de la familia como principales cuidadores del bebé.
- Educación sanitaria continuada a la familia durante el ingreso.
Experiencia de la unidad neonatal del Hospital Sant Joan de Déu
La unidad neonatal del Hospital Sant Joan de Déu (SJD) de nivel de complejidad 3C es referente en Cataluña y en el Estado Español. Está incluida en el seno de un hospital materno-infantil que trabaja para conseguir la excelencia en asistencia, docencia e investigación ofreciendo una atención perinatal y neonatal de alto nivel.
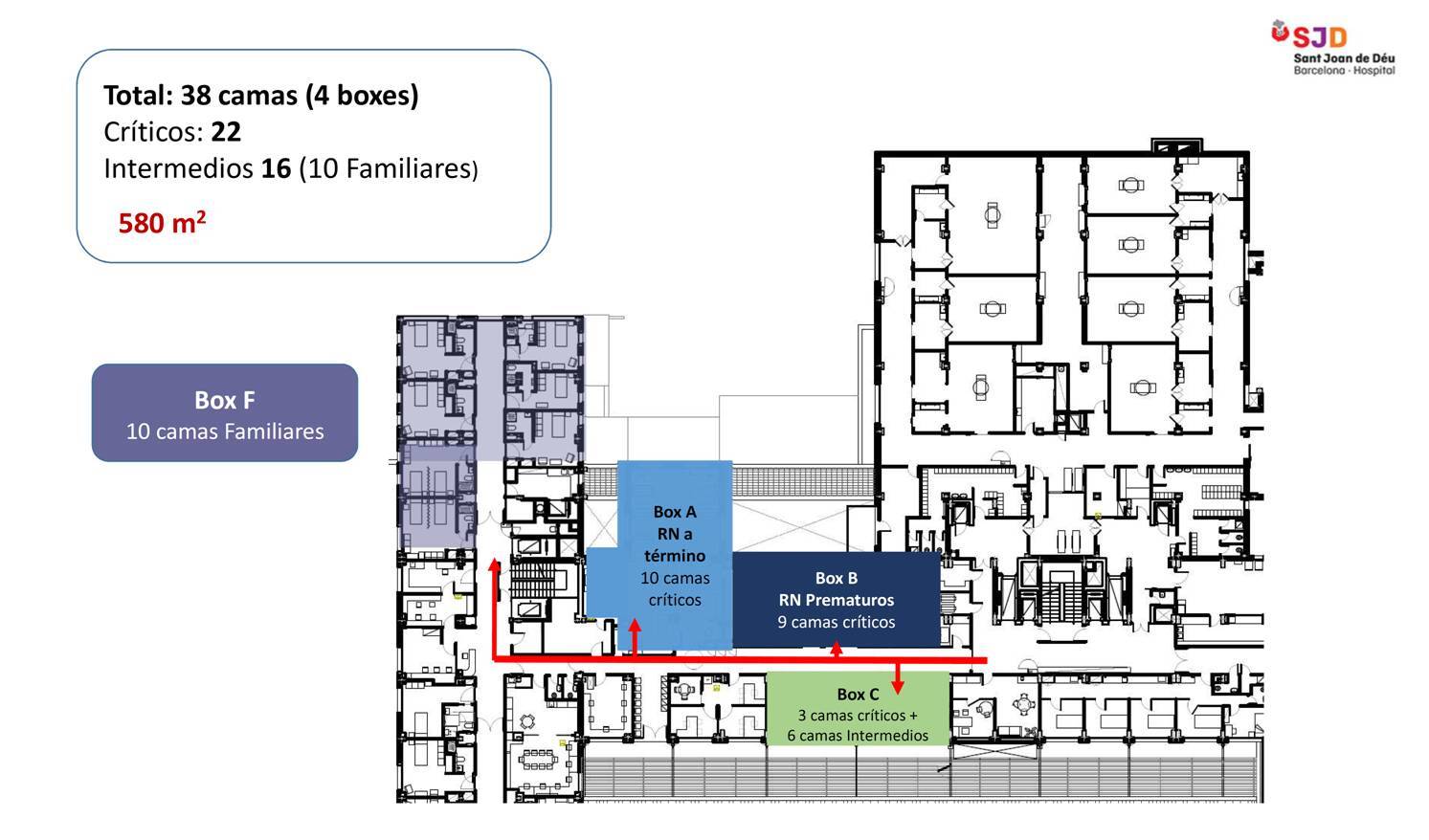
Previo a 2021, la unidad neonatal (figura 1) tenía una extensión de 580m2 con capacidad para 38 pacientes y sus espacios se distribuían de la siguiente manera:
* 4 salas abiertas y los pacientes se ubicaban en cada una de ellas según el nivel de cuidado que precisaban:
* 2 salas de cuidados intensivos: una para recién nacidos a término y otra para recién nacidos prematuros (22 pacientes). Control de enfermería en el centro de cada una de ellas.
* 1 sala de cuidados intermedios (6 pacientes). Control de enfermería en el centro.
* 6 habitaciones individuales y dos dobles de familias (10 pacientes) ubicadas a lo largo de una planta con el control de enfermería en el mismo pasillo.
* 2 salas de trabajo para profesionales
* 1 espacio para el descanso de los profesionales
El diseño de la nueva unidad neonatal de SJD y la puesta en marcha de la misma se ha desarrollado en varias fases:
FASE 1. Diseño y planificación
FASE 2. Desarrollo del plan funcional
FASE 3. Aplicación de la Simulación para testar espacios y circuitos clínicos
FASE 4. Puesta en marcha del proyecto y seguimiento del mismo
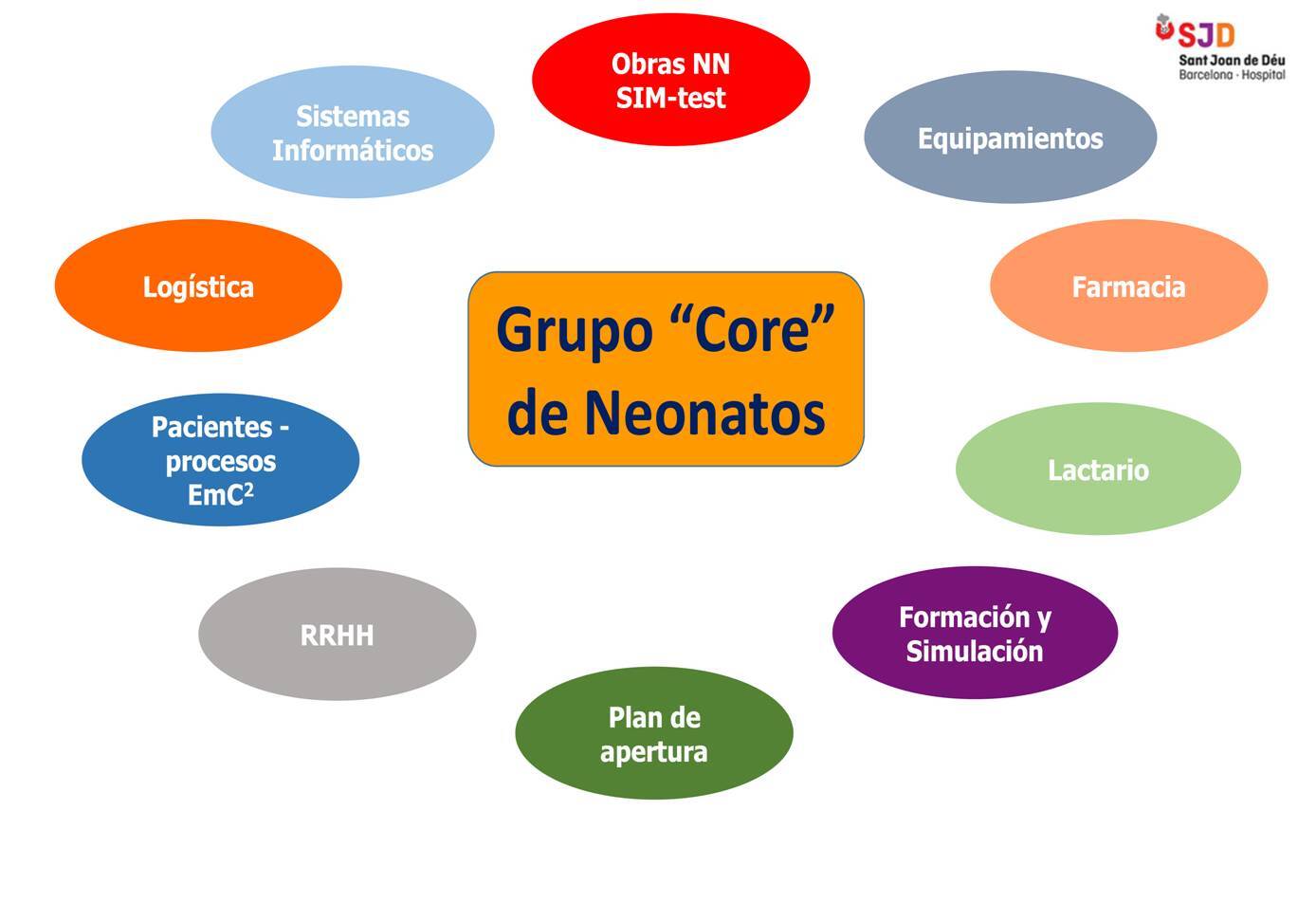
Para planificar la puesta en marcha de la nueva unidad neonatal, se creó un grupo interdisciplinar de profesionales (Grupo Core) que se reunía cada 2 meses y coordinaba a los diferentes grupos de trabajo (figura 2):
Obras y Simulación de espacios (SIM-test)
Sistemas informáticos
Equipamientos
Logística
Farmacia
Lactario
Experiencia del paciente y procesos (EmC2)
Formación y Simulación
Plan de apertura
En el grupo “Core” había al menos un representante de los diferentes grupos de trabajo.
Para el diseño de la nueva Unidad Neonatal se han consultado estándares españoles, europeos y norte-americanos(11,12,13).
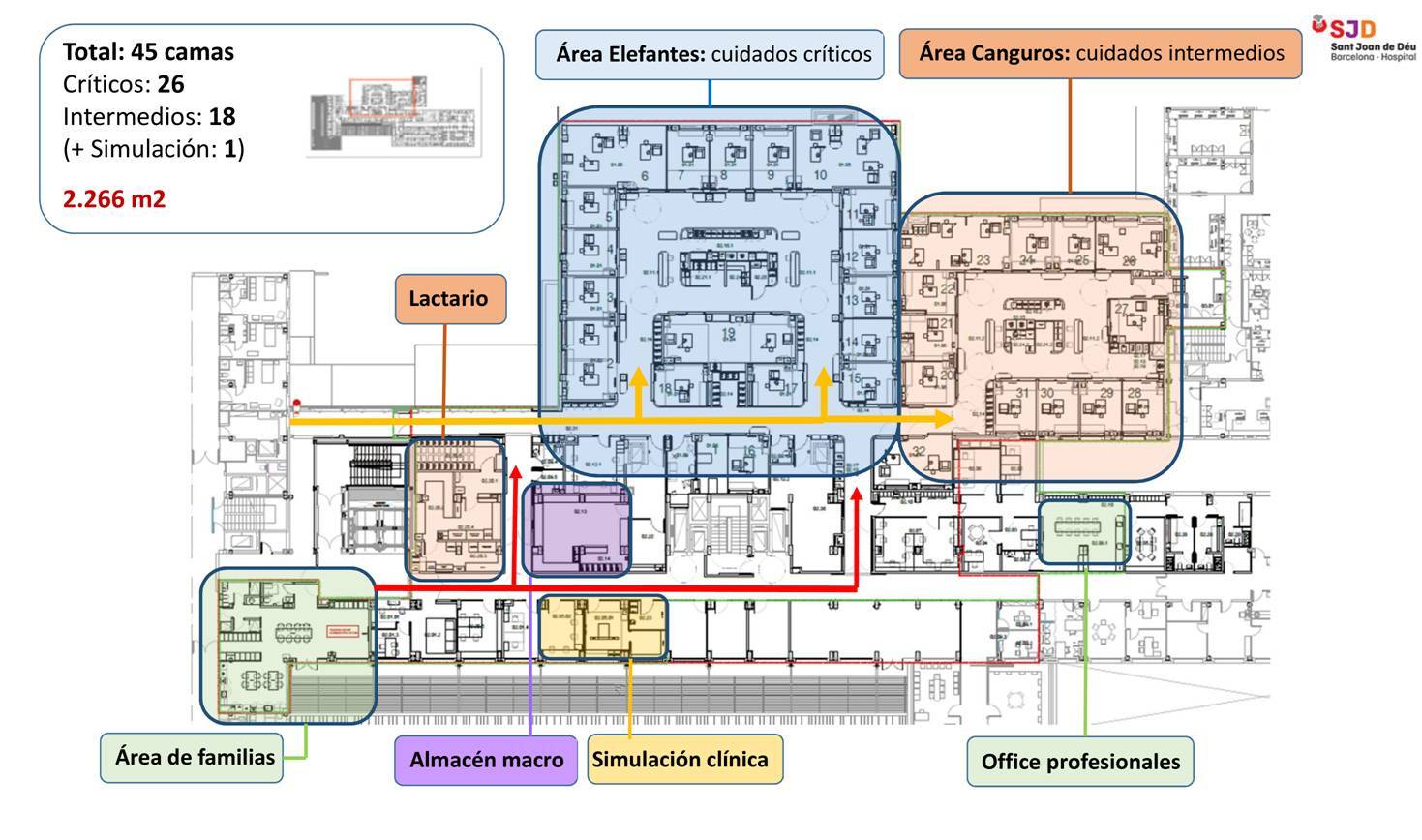
En mayo de 2021 la unidad neonatal se trasladó a una unidad de habitaciones unifamiliares con una superficie de 2266 m2 y que se distribuye de la siguiente manera (figura 3):
44 camas distribuidas en 24 habitaciones individuales, 5 dobles, 2 triples y una cuádruple. Estas camas están repartidas en dos áreas:
ELEFANTES (Cuidados Intensivos). Hay 20 camas de Intensivos y 6 de Semis Intensivos. De estas 20 camas, 4 de ellas son quirofanables, preparadas para realizar dentro de la unidad intervenciones quirúrgicas.
CANGUROS (Cuidados Intermedios). Con 18 camas
Sala multiusos (duelo, información familias, estancia familias durante la intervención quirúrgica)
Dos áreas de Trabajo para los profesionales
Dos salas de estudio
Despachos de coordinación
Área de descanso para los profesionales
Un Box de simulación
Un espacio para familias equipado con cocina-office, área de descanso con sofá y televisión, servicio de duchas y lavabos.
La conversión a habitaciones unifamiliares ha conllevado la incorporación de cuatro niveles de monitorización del paciente que permite al equipo de profesionales detectar señales de alarma en el paciente de forma rápida:
Monitor “in situ” a pie de cuna con monitor “espejo” en poyatas a fuera de las habitaciones (zona pasillos)
Monitores centrales (2 en Elefantes y 1 en Canguros)
Alarmas pacientes (familia) – enfermera (botones en las habitaciones)
Dispositivos de telefonía con alarmas incorporadas para profesionales




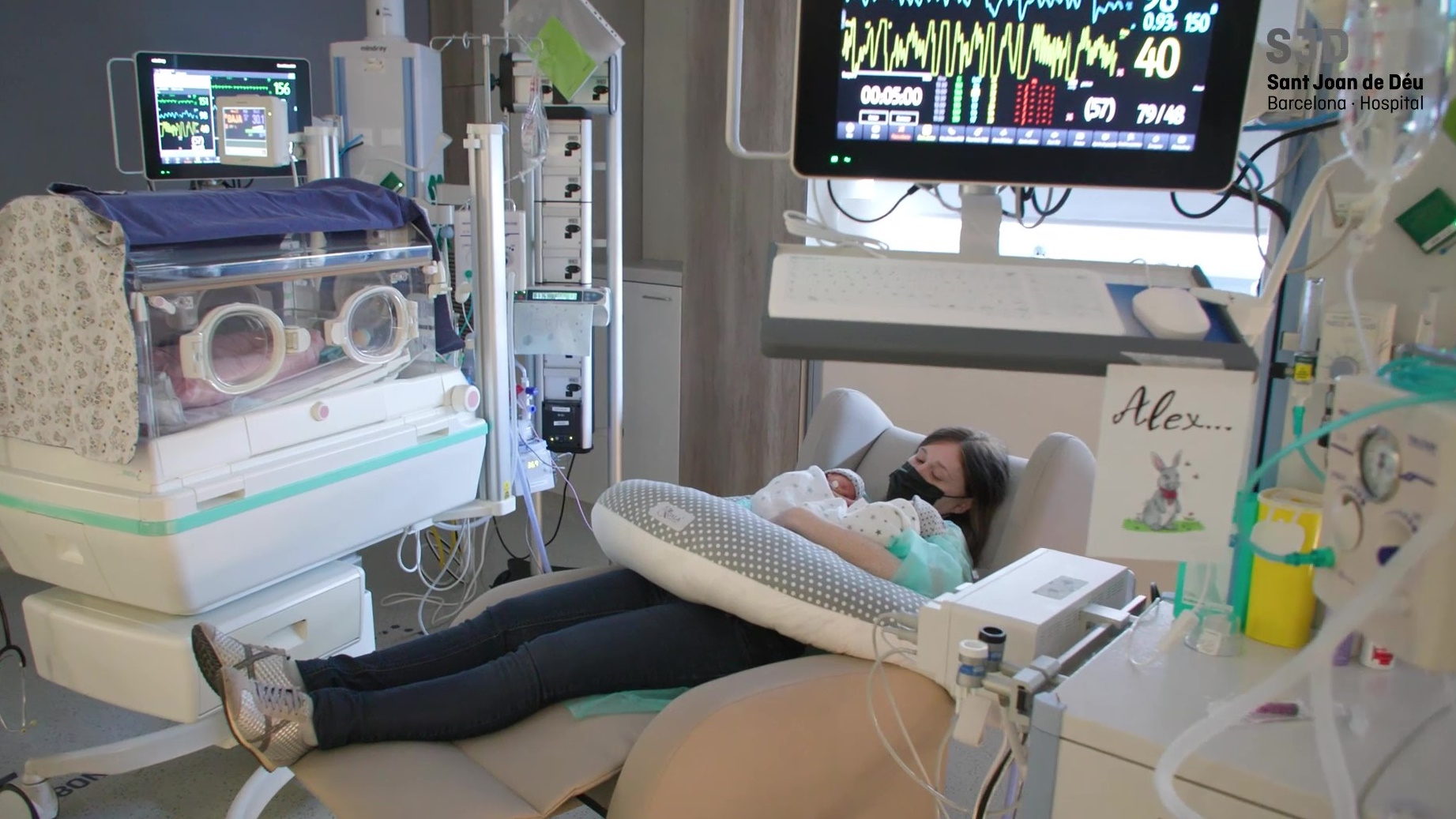
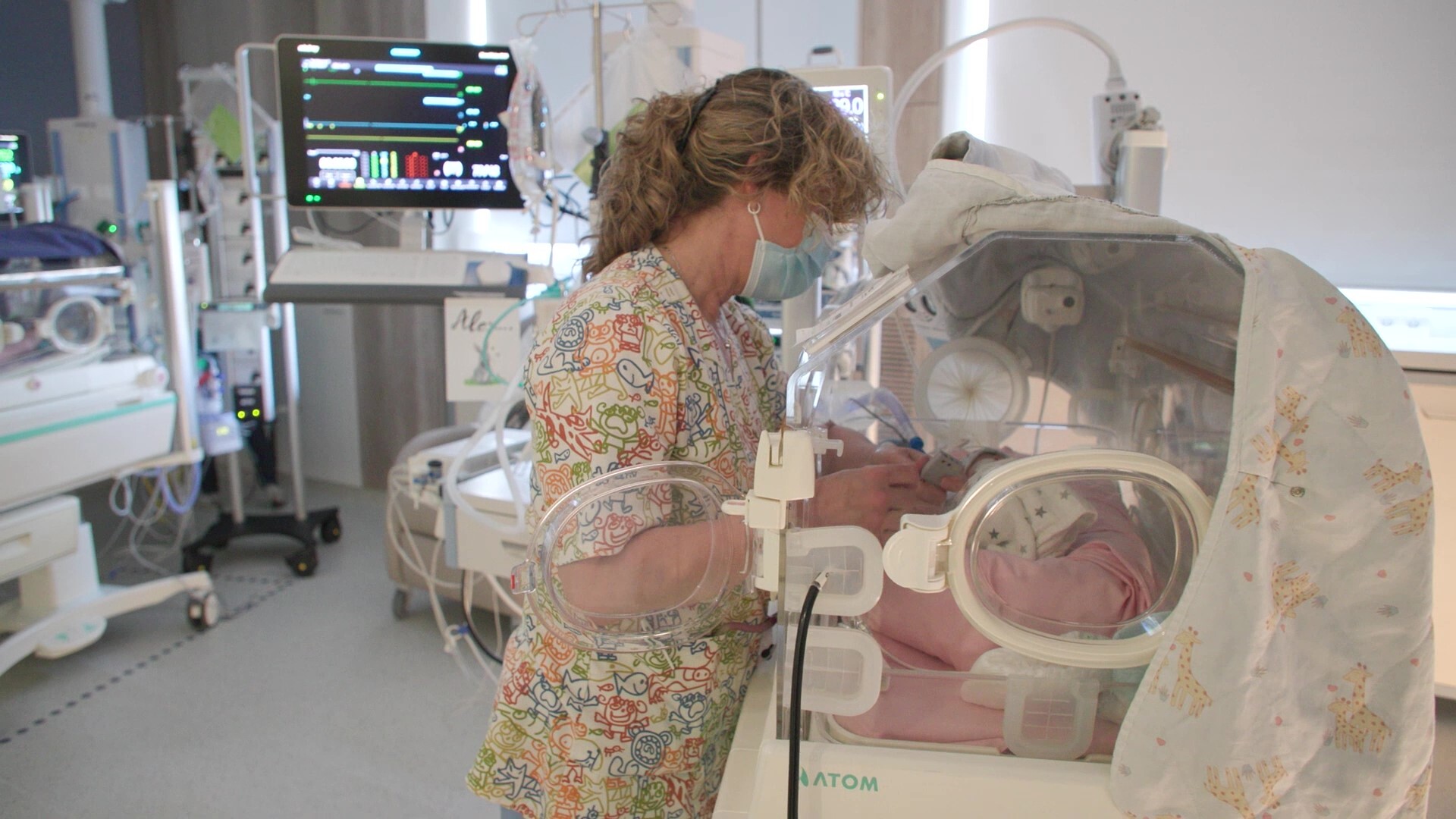

En las figuras 4, 5 y 6 se muestran habitaciones con madres en contacto piel con piel con sus bebés (método canguro), zonas de trabajo para profesionales y sala para padres (office) respectivamente, de la nueva unidad neonatal de SJD.
La oportunidad de diseñar una unidad neonatal que ponga énfasis en los cuidados centrados en el desarrollo y en una mejor comunicación entre la familia y el equipo multidisciplinar es un reto deseable, pero a la vez complicado y supone una gran oportunidad de cambio. Estos cambios deben pasar por un equipo de planificación, constituido por diferentes miembros del equipo neonatal, que deberá indicar los objetivos que se desean conseguir, para que, posteriormente, intervenga el equipo de arquitectura e ingeniería. Es conveniente que durante toda la ejecución de la obra exista una participación conjunta del equipo de planificación y el equipo técnico para lograr la máxima funcionalidad. Se debe integrar a los profesionales del equipo interdisciplinar y a las familias lo máximo posible en el diseño, planificación y en el proceso de construcción, para tener una visión más global del proyecto.
Bibliografía
[1] Spittle, A. J., Thompson, D. K., Olsen, J. E., Kwong, A., and Treyvaud, K. (2021) Predictors of long-term neurodevelopmental outcomes of children born extremely preterm. Seminars in perinatology 45, 151482.
[2] Enfermería NENE (2019) Estímulos sonoros y lumínicos estrategias para promover un ambiente que favorezca el óptimo neurodesarrollo. Disponible en: http://www.neurologianeonatal.org/cuidados/documentos.
[3] Britto, P. R., Lye, S. J., Proulx, K., Yousafzai, A. K., Matthews, S. G., et al. (2017) Nurturing care: promoting early childhood development. Lancet (London, England) 389, 91–102.
[4] WHO recommendations for care of the preterm or low-birth-weight infant. Disponible en: https://www.who.int/publications/i/item/9789240058262
[5] Wallin, L., and Eriksson, M. (2009) Newborn Individual Development Care and Assessment Program (NIDCAP): a systematic review of the literature. Worldviews on evidence-based nursing 6, 54–69.
[6] Shahheidari, M., and Homer, C. (2012) Impact of the design of neonatal intensive care units on neonates, staff, and families: a systematic literature review. The Journal of perinatal & neonatal nursing 26, 260-6-8.
[7] O’Callaghan, N., Dee, A., and Philip, R. K. (2019) Evidence-based design for neonatal units: a systematic review. Maternal health, neonatology and perinatology 5, 6.
[8] Hourigan, S. K., Subramanian, P., Hasan, N. A., Ta, A., Klein, E., et al. (2018) Comparison of Infant Gut and Skin Microbiota, Resistome and Virulome Between Neonatal Intensive Care Unit (NICU) Environments. Frontiers in microbiology 9, 1361.
[9] Vohr, B., McGowan, E., McKinley, L., Tucker, R., Keszler, L., et al. (2017) Differential Effects of the Single-Family Room Neonatal Intensive Care Unit on 18- to 24-Month Bayley Scores of Preterm Infants. The Journal of pediatrics 185, 42–48.e1.
[10] van Veenendaal, N. R., van Kempen, A. A. M. W., Franck, L. S., O’Brien, K., Limpens, J., et al. (2020) Hospitalising preterm infants in single family rooms versus open bay units: A systematic review and meta-analysis of impact on parents. EClinicalMedicine 23, 100388.
[11] White, R. D. (2020) Recommended standards for newborn ICU design, 9th edition. Journal of Perinatology 40, 2–4.
[12] Ministerio de Sanidad, Servicios Sociales e Igualdad (España). Unidades de Neonatología Estándares y recomendaciones de calidad. (2014). https://www.sanidad.gob.es/areas/calidadAsistencial/excelenciaClinica/docs/NEONATOLOGIA_Accesible.pdf
[13] European Standards of Care for Newborn Health (EFCNI). https://www.efcni.org/activities/projects/escnh/.
María Macías Mojón es Licenciada en Medicina y Cirugía. Especialista en Pediatría y Áreas Específicas. Actualmente se desempeña como Facultativo Especialista de Neonatología del Hospital Universitario Sant Joan de Déu Barcelona. En la Sociedad Española de Neonatología es Referente del Seguimiento del Grupo Prematuros SEN 1500. Cursó el Master Propio de Neonatología en la Universidad de Barcelona.
María José Troyando Martos es Graduada en Enfermería. Especialista en Enfermería Pediátrica. Certificada en NIDCAP. Actualmente es Jefa de Enfermería de Neonatología del Hospital Universitario Sant Joan de Déu Barcelona. Profesora en la Universidad de Barcelona del Master de Enfermería de UCI Pediátrica y Neonatal. Vocal de la Junta Directiva de la Sociedad española de Enfermería Neonatal (SEEN).
Carla Balcells Esponera es Licenciada en Medicina y Cirugía. Especialista en Pediatría y Áreas Específicas. Se desempeña como Facultativo Especialista de Neonatología del Hospital Universitario Sant Joan de Déu Barcelona. Profesora Master Propio de Neonatología, Universidad de Barcelona. Es Socia Numeraria de la Sociedad Española de Neonatología (SENeo).
Martín Iriondo Sanz es Doctor en Medicina y Cirugía. Especialista en Pediatría y Áreas Específicas. Acreditación en Neonatología (Sociedad Española Neonatología: SENeo).
Actualmente es Jefe de Servicio de Neonatología del Hospital Universitario Sant Joan de Déu Barcelona. Profesor Asociado de Pediatría en la Universidad de Barcelona, Facultad de Medicina. Director del Master Propio de Neonatología. Presidente del Grupo de Reanimación Neonatal de la SENeo de la Sociedad Española de Neonatología (SENeo) y Vocal de la Junta Directiva.
Correo de contacto: carla.balcells@sjd.es





GIPHY App Key not set. Please check settings