
El presente artículo expone el proceso de transformación del Sanatorio Adventista del Plata, en Argentina con más de 110 años de historia, ubicada en la localidad de Libertador San Martín, provincia de Entre Ríos. Este centro hospitalario, perteneciente a la red de salud adventista y con una fuerte impronta en la atención integral del paciente, se enfrenta al desafío de actualizar su infraestructura física y organizativa para responder a las exigencias del sistema de salud contemporáneo.
Su planta física es el resultado de una evolución arquitectónica progresiva, compuesta por edificios construidos en diferentes momentos históricos y bajo lógicas funcionales dispares. Esta configuración, si bien da cuenta de un valioso patrimonio institucional, conlleva problemas funcionales, circulatorios y normativos que impactan negativamente en la eficiencia operativa, la seguridad del paciente y la calidad de los servicios prestados.
En este contexto, se desarrolló un Plan Director de Infraestructura que, más allá de constituir una respuesta arquitectónica, representa una estrategia institucional orientada a acompañar la evolución del modelo de atención sanitaria, consolidando al sanatorio como referente regional en medicina centrada en el paciente.
Diagnóstico institucional y hallazgos clave
El proceso de diagnóstico incluyó relevamientos físicos, análisis funcionales, evaluación de flujos, entrevistas con usuarios clave, y el estudio de normas nacionales e internacionales en arquitectura hospitalaria (Ministerio de Salud, PGNCAM, ASHRAE, entre otras). Un aspecto fundamental de esta etapa fue la metodología colaborativa adoptada: se estableció un trabajo conjunto entre el equipo técnico proyectista y el personal del Sanatorio Adventista del Plata, que incluyó visitas técnicas in situ, reuniones interdisciplinares, talleres de co-diseño y análisis compartido de planos existentes y flujos operativos reales.
Este enfoque participativo permitió detectar no solo los déficits físicos y normativos del edificio, sino también comprender los procesos clínicos cotidianos, identificar cuellos de botella operativos y visualizar oportunidades de mejora directamente desde la experiencia del usuario y del personal asistencial. La validación constante de las hipótesis mediante el trabajo de campo y la escucha activa facilitó alcanzar un diagnóstico preciso y compartido, condición indispensable para desarrollar soluciones efectivas y sostenibles.
Entre los hallazgos más relevantes se destacan:
*Fragmentación funcional: la construcción por etapas generó un hospital disgregado, con servicios estratégicos localizados en edificios aislados y sin integración operativa.
*Interferencias en los flujos: se observó circulación mixta de pacientes, personal, logística y residuos en pasillos comunes, elevando riesgos de infecciones nosocomiales y deteriorando la experiencia del usuario.
*Obsolescencia normativa: varios sectores de alta complejidad, como quirófanos, terapia intensiva y diagnóstico por imagen, no cumplen los estándares actuales de seguridad, confort ambiental, bioseguridad y eficiencia energética.
*Circulaciones verticales inadecuadas: se detectó la ausencia de núcleos diferenciados para circulaciones públicas, técnicas y logísticas, lo que compromete la segregación funcional requerida.
*Potencial urbanístico subutilizado: el predio de 7 hectáreas presenta oportunidades para crecer con una lógica urbana integrada, potenciando la relación con el entorno educativo, religioso y comunitario.
Idea generadora del Plan Director
La propuesta arquitectónica parte de una idea generadora clara: concebir un “nuevo hospital” integrando lo existente mediante una línea técnica de circulación que conecte todos los servicios clave, revalorizando el patrimonio construido y permitiendo nuevas incorporaciones con criterios de flexibilidad y escalabilidad. Esta estrategia busca evitar la demolición masiva y aprovechar lo construido como base para la transformación.
En este proceso, también emergió una dimensión de la arquitectura, propia de los lugares donde la salud, el tiempo y la esperanza se entrelazan. La propuesta no se limita a resolver eficientemente el funcionamiento de un establecimiento sanitario: aspira a renovar la experiencia espacial del sanatorio, rescatando su relación con el paisaje, el cielo, la luz y el silencio.
Las imágenes proyectadas y los renders muestran patios que vuelven a latir, pasajes que se convierten en galerías de aire y árboles, accesos donde la llegada del paciente se transforma en un gesto de acogida y respeto. El nuevo hall, con su gran apertura al parque, se plantea como un umbral simbólico entre el afuera y el adentro, entre lo cotidiano y lo clínico, entre la vulnerabilidad y el cuidado.
Los corredores técnicos, a menudo invisibilizados, son aquí redibujados con igual dignidad que las áreas públicas, comprendiendo que la salud se construye también en la calidad de cada tránsito, de cada espera, de cada cruce. Así, se construye una narrativa arquitectónica que acompaña los itinerarios humanos que transcurren dentro del sanatorio: médicos que atraviesan de guardia en guardia, pacientes que avanzan con la esperanza en la mano, familiares que buscan orientación en medio de la incertidumbre.
Este plan no solo redibuja los planos: reescribe el relato físico del sanatorio, convirtiendo su herencia centenaria en la base de una nueva experiencia espacial, sensible y humanizada.
Objetivos generales
1.-Reorganizar la planta urbana y funcional del hospital, garantizando una adecuada segregación de flujos y zonificación por niveles de complejidad.
2.-Actualizar la infraestructura física a estándares contemporáneos, especialmente en áreas críticas.
3.-Adoptar un modelo de organización asistencial por procesos, centrado en el paciente y la resolución eficiente de su demanda.
4.-Garantizar la continuidad asistencial durante las obras, mediante una estrategia de intervención por etapas.
5.-Optimizar la inversión institucional, asegurando sostenibilidad técnica y económica a largo plazo.
Lineamientos técnicos y soluciones proyectuales
El Plan Director se estructura en torno a cuatro ejes de intervención integrados:
- Reorganización urbana y funcional de la macroparcela:
– Rediseño de accesos: diferenciados para pacientes, urgencias, logística y personal.
– Zonificación de usos: definición clara de áreas asistenciales, técnicas, administrativas y de apoyo.
– Integración con el entorno: relación funcional con el Centro Adventista de Vida Sana, la Universidad y otros equipamientos.
- Actualización normativa y tecnología edilicia:
– Reacondicionamiento de quirófanos, terapia intensiva, hospital de día y diagnóstico.
– Instalaciones bajo normativa ASHRAE, NFPA y ministerial.
– Acondicionamiento ambiental de alta eficiencia energética.
– Aplicación de criterios de flexibilidad y modularidad.
- Organización hospitalaria por procesos asistenciales:
– Circuitos lógicos de atención: desde la consulta hasta la resolución quirúrgica y la recuperación.
– Agrupamiento funcional de servicios complementarios.
– Integración de la experiencia del paciente como eje de diseño.
- Desdoblamiento de circulaciones públicas y técnicas:
– Núcleos verticales independientes para pacientes, logística y personal.
– Separación física de los flujos para evitar contaminación cruzada.
– Mejora de la seguridad, eficiencia y privacidad.
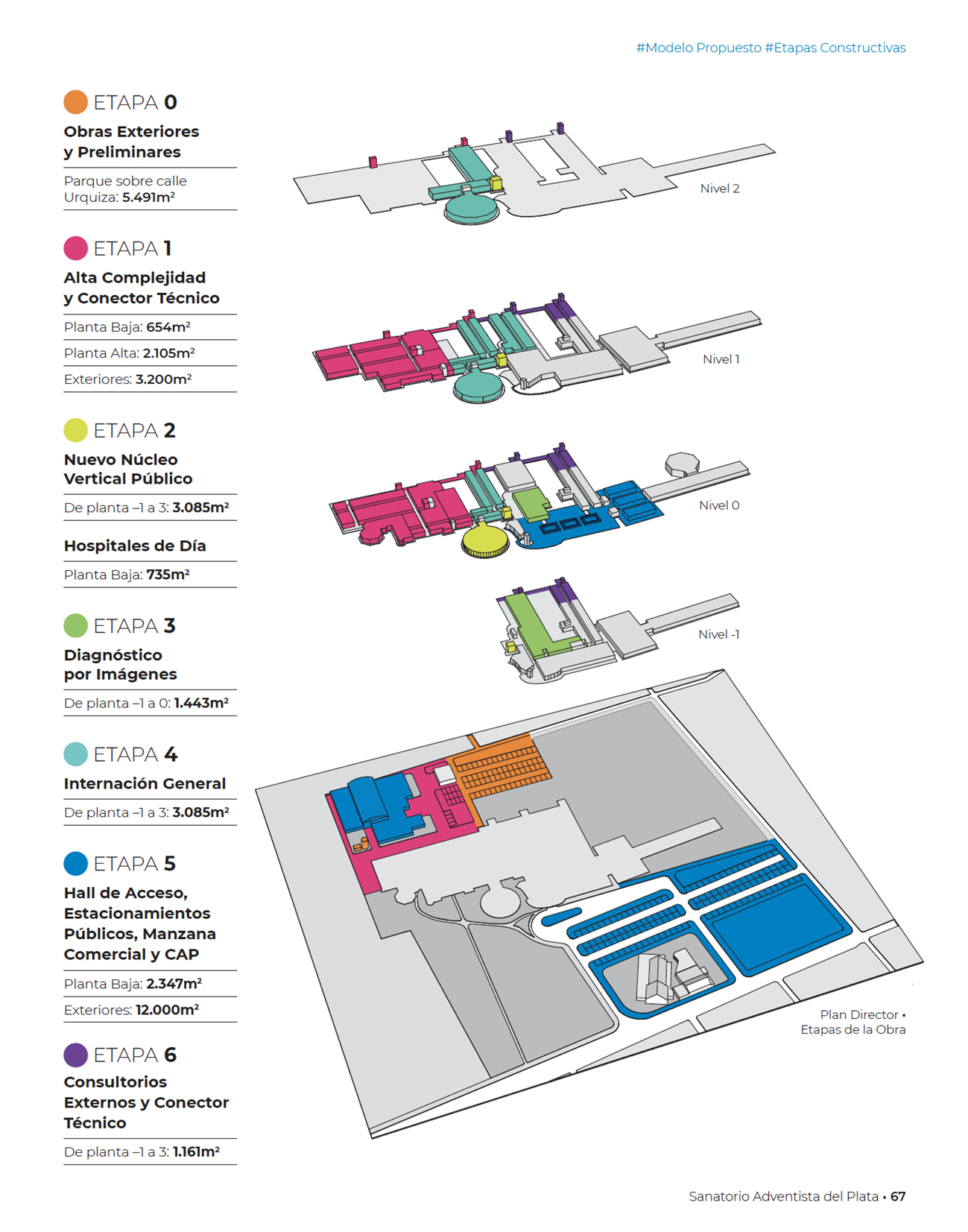
Etapas constructivas del plan
El Plan Director se implementa en ocho etapas constructivas secuenciales, diseñadas para minimizar interferencias con la operación hospitalaria:
– Etapa 0: Infraestructura externa, vialidad y estacionamientos (5.491 m²).
– Etapa 1: Alta complejidad: UCI, quirófanos, hospital de día (2.759 m²).
– Etapa 2: Núcleo vertical público (240 m²).
– Etapa 3: Hospital de día oncológico y de rehabilitación (735 m²).
– Etapa 4: Diagnóstico por imagen (1.443 m²).
– Etapa 5: Internación general (3.085 m²).
– Etapa 6: Consultorios externos y conectores (1.161 m²).
– Etapa 7: Hall de acceso, área comercial y estacionamiento público (12.000 m²).
Esta estrategia secuencial permite renovar la infraestructura hospitalaria sin interrumpir la atención, implementando mejoras funcionales de forma progresiva y medible.
Impacto asistencial, organizacional y económico
La implementación del Plan Director genera beneficios tangibles en múltiples dimensiones:
– Clínico: mejora de la calidad asistencial, reducción de eventos adversos, incremento en la seguridad del paciente y mejora de indicadores como la rotación de camas y el tiempo promedio de internación.
– Operativo: mayor eficiencia en los tiempos de traslado, uso racional de recursos, mejora de la logística interna y fortalecimiento de la coordinación interservicios.
– Económico: incremento de la cartera de servicios, captación de nueva demanda, mejora en los ingresos hospitalarios, racionalización del mantenimiento y mayor vida útil de las instalaciones.
– Ambiental y tecnológico: optimización de consumos energéticos, incorporación de tecnología de punta y cumplimiento de estándares ambientales internacionales.
Conclusión
El caso del Sanatorio Adventista del Plata es un ejemplo de cómo una institución centenaria puede renovarse sin perder su identidad, mediante una estrategia de planificación integral que combina respeto por el patrimonio, innovación funcional y sostenibilidad.
El Plan Director desarrollado no solo responde a una necesidad edilicia, sino que propone una transformación organizacional con impacto estructural en la calidad asistencial. La aplicación de principios contemporáneos de arquitectura hospitalaria, centrados en procesos, flexibilidad, segregación de flujos y confort ambiental, permite consolidar un modelo replicable para otras instituciones en situaciones similares.
Este trabajo demuestra que la infraestructura no es un fin en sí mismo, sino una herramienta clave para acompañar la evolución del sistema de salud, humanizar la atención, y potenciar la misión institucional.








Cristhian Di Dionisio es Planificador Medico y diseñador arquitectónico con más de 18 años de experiencia en la gestión de proyectos para el sector sanitario, público y privado. Ha trabajado en múltiples proyectos de infraestructura hospitalaria a gran escala en Argentina y América Latina, enfocándose en la planificación estratégica y optimización de recursos físicos en salud. Posee un Máster en Planificación de Recursos Físicos en Salud por la Universidad de Buenos Aires y ha realizado estudios de liderazgo en el MIT.
Antonio Vartan Nakaschian Plazaola es arquitecto hospitalario y urbanista con amplia experiencia en la planificación, diseño y coordinación de equipos multidisciplinarios para proyectos de infraestructura sanitaria. Ha liderado importantes proyectos de expansión y modernización hospitalaria en Argentina y España, integrando tecnologías médicas avanzadas en los establecimientos de salud. Posee un Máster en Arquitectura y Gestión Hospitalaria por la Universidad Católica de Murcia y formación especializada en instalaciones hospitalarias por la Universidad de Barcelona.
This post was created with our nice and easy submission form. Create your post!




GIPHY App Key not set. Please check settings