Las Residencias en la Provincia de Neuquén son un sistema educativo de postgrado que tiene como objetivo favorecer la formación integral de los profesionales a partir del desempeño responsable de una especialidad, bajo un régimen laboral de disponibilidad horaria total, práctica intensiva, responsabilidades crecientes y bajo supervisión, con asignación de una renta.
Neuquén cuenta con más de 40 años de experiencia en la formación de residentes, y desde el año 2022 incorpora las especialidades de ´Ingeniería Hospitalaria´ y ´Arquitectura Hospitalaria´, que surgen con el objetivo de orientar la respuesta de estas especialidades al servicio de la salud pública, creando una fuente de formación, fortalecimiento, aplicación y oficio para la incorporación de personal idóneo al Sistema de Salud.
La Ingeniería Hospitalaria es responsable de la planificación, verificación y aplicación de normativas vigentes en el ámbito de la Salud, trabajando en mantenimiento, adquisición y evaluación de tecnología biomédicas e industriales.
La Arquitectura Hospitalaria diseña, dimensiona y desarrolla el recurso físico en salud, entendido como el “escenario” en el cual se desarrollan las actividades de promoción, prevención y atención de la salud de la población. Planificar este recurso implica el diseño de los distintos espacios inherentes a la atención en salud, vinculándolos con su infraestructura y con las interrelaciones entre las distintas áreas involucradas.
En cualquier estructura, resulta interesante el hecho de que cada una de sus partes marque tan claramente su injerencia dentro del sistema. Particularmente en el sistema de la Salud Pública de la provincia de Neuquén, como en cualquier ámbito interdisciplinar, esto no debe reconocerse como un conjunto de acciones secuenciales de ambas especialidades, sino como la sumatoria de aportes, una superposición de conocimientos enfocados en una problemática en común, basada en garantizar la atención de la población en general, y en la optimización de las condiciones de los procesos inherentes a los establecimientos sanitarios.
El siguiente artículo fue realizado en el marco de las Residencias de ´Ingeniería Hospitalaria´ y ´Arquitectura Hospitalaria´ de la Subsecretaría de Salud de la Provincia de Neuquén. Es resultado de un trabajo conjunto de la Ing. Biomédica Paula Müller y la Arq. Lucía Zunino, residentes de 2° año, que proponen indagar sobre las problemáticas asociadas al diseño de Centrales de Esterilización desde una mirada interdisciplinar y de colaboración.
Mario Daniel Ríos es arquitecto. Instructor Residencia de Arquitectura Hospitalaria en la Provincia de Neuquén
residencia.arq.hospitalaria.nqn@gmail.com
Jorge Gerónimo es ingeniero biomédico. Instructor Residencia de Ingeniería Hospitalaria en la Provincia de Neuquén
resingenieriahospitalarianqn@gmail.com
LINEAMIENTO DE DISEÑO
Centrales de Esterilización: Perspectivas desde la Arquitectura e Ingeniería Biomédica
Ing. Biomédica Paula Virginia Müller y Arq. Lucía Zunino
La Central de Esterilización (CE) es crucial para prevenir infecciones hospitalarias al garantizar la esterilización de equipos e instrumental reutilizable. Su sistema centralizado ofrece eficiencia, economía y seguridad al supervisar limpieza, mantenimiento y esterilización, evitando duplicación de equipos costosos y asegurando procesos seguros.
Su diseño requiere un enfoque interdisciplinario para cumplir con estándares normativos y de calidad.
Centrales de Esterilización
Se definen como una: “unidad funcional destinada a la recepción, limpieza y descontaminación, control de funcionalidad, acondicionamiento, desinfección y esterilización, control, almacenamiento transitorio y dispensación de los productos médicos y textiles, a fin de garantizar la calidad de los insumos médicos”. (Ministerio de Salud de la Nación Argentina, 2019).
La Resolución 1067/2019 indica que los procesos de esterilización deben desarrollarse de manera centralizada. De esta manera, se minimizan riesgos, se optimizan recursos y se reducen costos operativos (favoreciendo la inversión en tecnología de esterilización más avanzada y eficiente).
Las CE deben ubicarse en proximidad y fácilmente comunicadas con las áreas Quirúrgica, Obstétrica y de Terapia Intensiva. Cuando esto no sea posible deberán diseñarse las circulaciones técnicas para evitar cruces que afecten la calidad de los productos procesados.
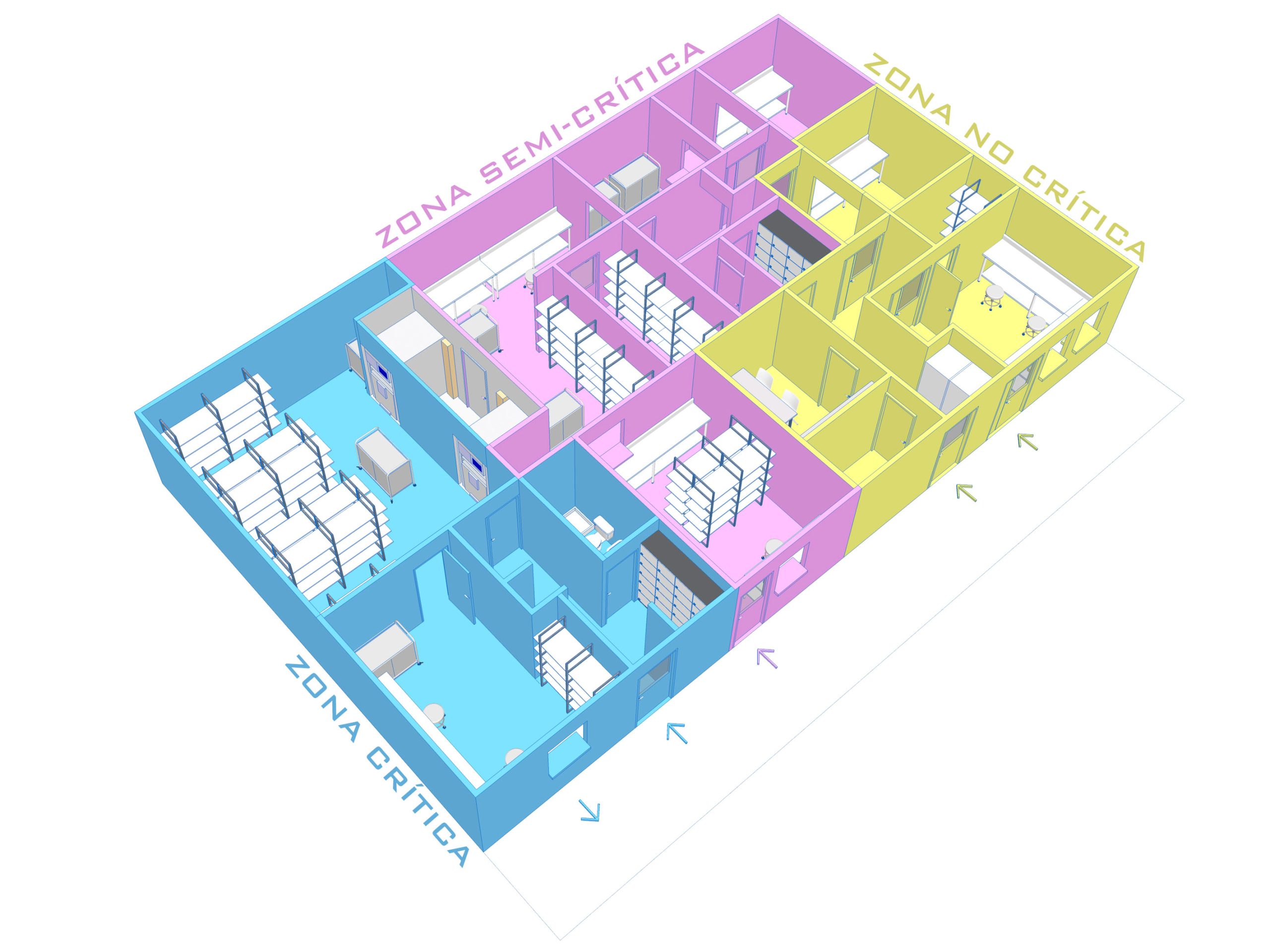
A su vez, la Resolución recomienda una superficie mínima de 50 m2, con zonificación según la criticidad de los procedimientos y un diseño de flujo unidireccional para garantizar la diferenciación de materiales sucios, limpios y esterilizados.

Circuito Lineal. Elaboración Propia.
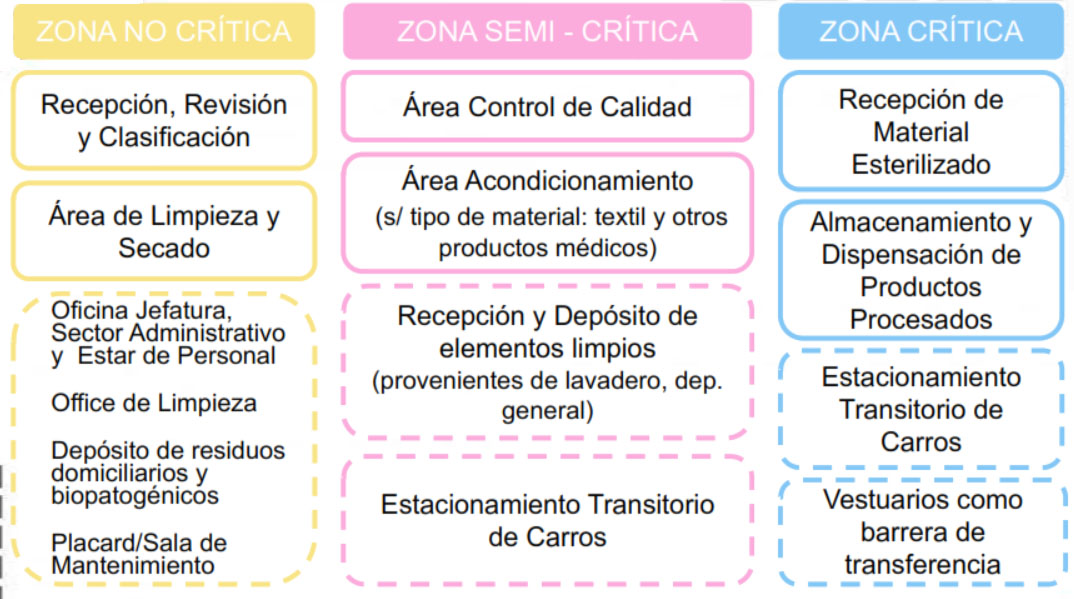
La organización secuencial permite ordenar procedimientos y evitar cruces e interferencias que pongan en riesgo la calidad de los procesos. Esto aplica para las circulaciones de materiales y de personal. Los materiales deberán ingresar y egresar por ventanillas diferenciadas. En relación al personal deberán preverse vestuarios como transferencia a zona semi-crítica y zona crítica. El personal debe ingresar al área crítica a través de una transferencia: con recambio de camisolín, botas, cofia, para conservar la integridad del ambiente estéril en el área de almacenamiento y entrega de material estéril. (Ministerio de Salud de la Nación Argentina, 2019).
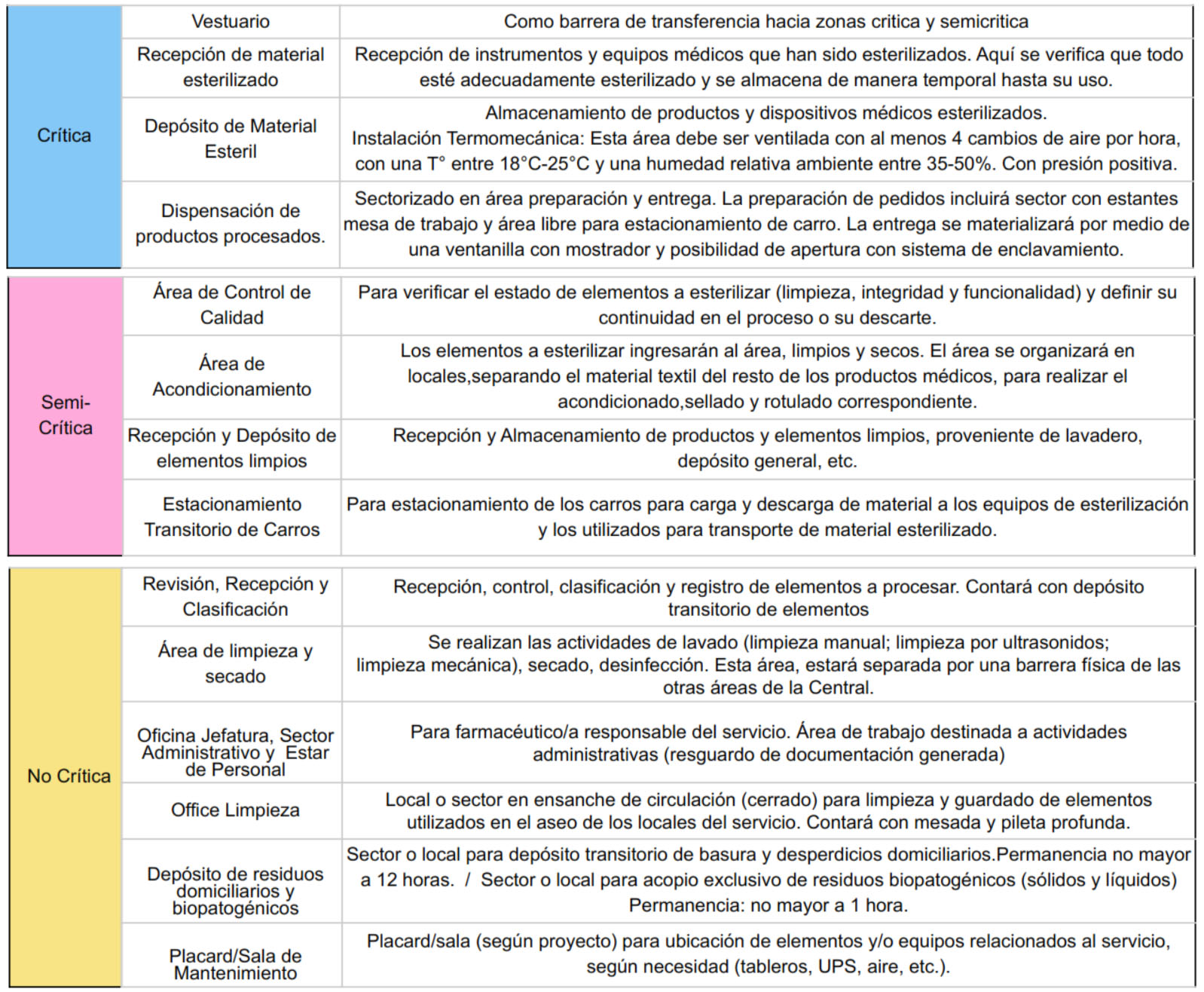
Escalas y Grados de Complejidad
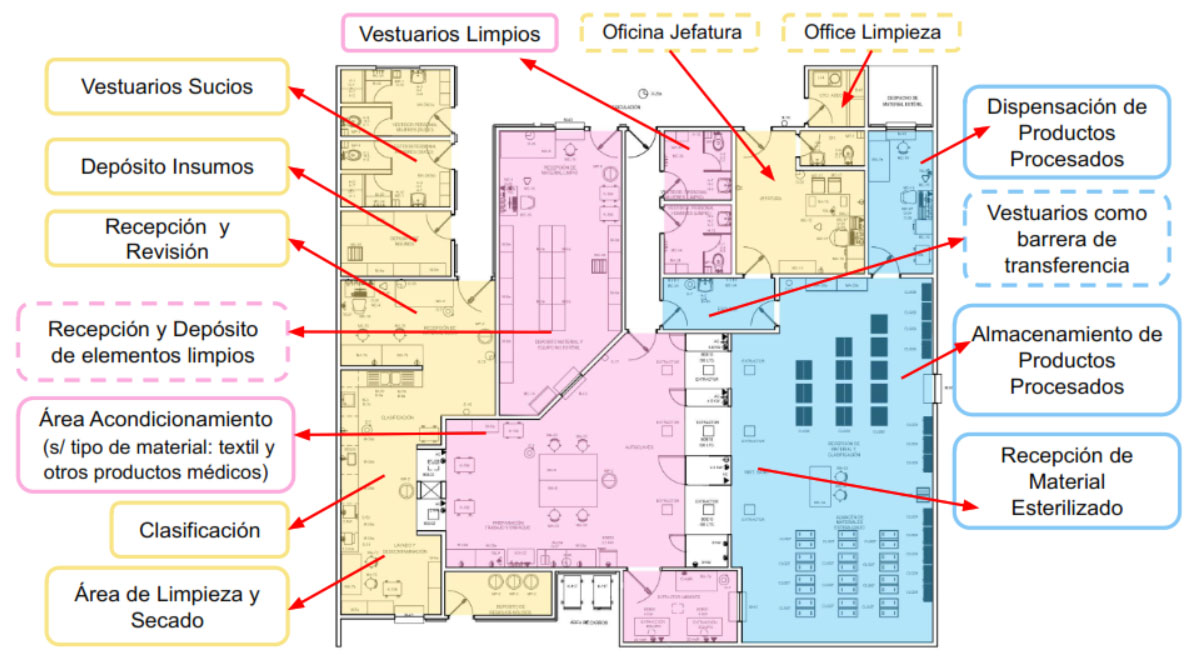
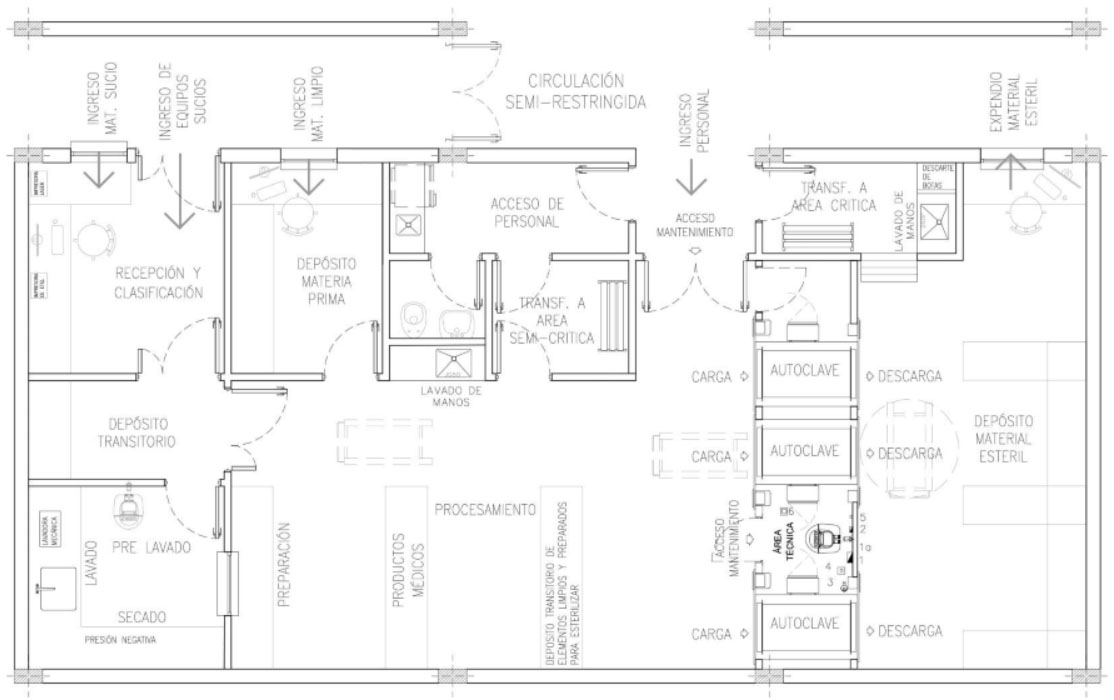
A continuación, se presenta un plano tomado de la “Guía de Diseño Arquitectónico para Establecimientos de Salud” (Santo Domingo, República Dominicana. Julio 2015) que esquematiza un planteo funcional de una CE. En el mismo, puede observarse la zonificación, la circulación unidireccional de materiales y las transferencias de personal. En este caso se utilizan autoclaves de doble compuerta que sirven de barrera entre la zona semi-crítica y zona crítica.
Los siguientes ejemplos han sido proyectados a modo de ejercicio práctico (ensayo), respondiendo a las necesidades reales surgidas en distintos Hospitales de la Provincia de Neuquén. Se presta especial atención a la sectorización de zonas según la criticidad de las operaciones llevadas a cabo en ellas (zona no crítica, semi-crítica y crítica), y a la unidireccionalidad de los circuitos para evitar la contaminación y asegurar la eficiencia del proceso.
Cada proyecto refleja una mirada integral en la mejora de las instalaciones de esterilización para garantizar la calidad de los procesos. La planificación eficiente del espacio y la implementación de tecnologías adecuadas para garantizar la esterilización segura de los instrumentos médicos.
- El Hospital de Las Ovejas pertenece a Zona Sanitaria III, tiene un Nivel de Complejidad IIIA[1] y cuenta aproximadamente con 1050 m2. La CE existente no responde a las normativas ni a las necesidades del Hospital, por lo que se planifica una modificación y ampliación de la misma.
Se proyecta una ampliación de la CE existente, que contaría con 22.4 m2. Es de dimensiones mínimas, pero el diseño garantiza la diferenciación de las distintas áreas (en este caso, semi-crítica y crítica) y el esquema de trabajo. Se genera una circulación unidireccional, donde se diferencian los puntos de ingreso de material sucio (contigua a la mesada de lavado, y luego a la de acondicionamiento y envasado) y el ingreso de material limpio (junto al depósito de material limpio y preparado para esterilizar). Se utiliza un Autoclave de compuerta simple. A través de un pasillo y un espacio de transferencia se accede al depósito de material estéril que cuenta con ventanilla de expendio.
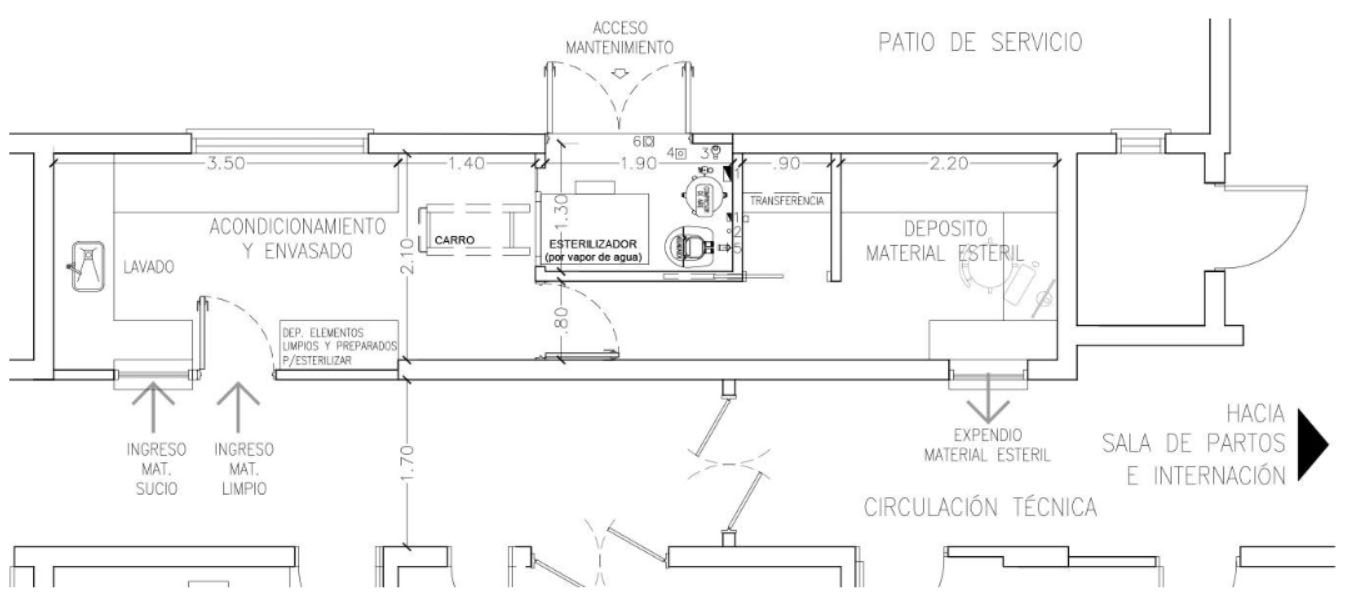
- El Hospital de Andacollo pertenece a la Zona Sanitaria III, tiene un Nivel de Complejidad IIIB y una superficie de 1600 m2. La CE existente se encuentra ubicada en el bloque de Internación, contigua a la Sala de Partos y tiene 22 m2. El Hospital ha solicitado un Plan Maestro que organice su crecimiento y reformas, esta planificación incluye una nueva Central de Esterilización de mayores dimensiones y que cumpla con las reglamentaciones vigentes.
Se propone una nueva CE que contará con 48 m2. y se ubicará en un nuevo edificio conectada a través de un pasillo técnico con Sala de Partos e Internación. En este caso, debido a la mayor complejidad, se generan locales diferenciados: uno de ingreso y lavado de material sucio, un depósito de material limpio y un depósito de material estéril, cada uno con su respectiva ventanilla de ingreso o expendio. El ingreso de personal se da a través de banco de transferencia y bacha de lavado de manos al ingresar al espacio principal de la central. El espacio principal se encuentra sectorizado y contiene un local de trabajo con material textil. Cuenta con 2 autoclaves de compuerta simple.
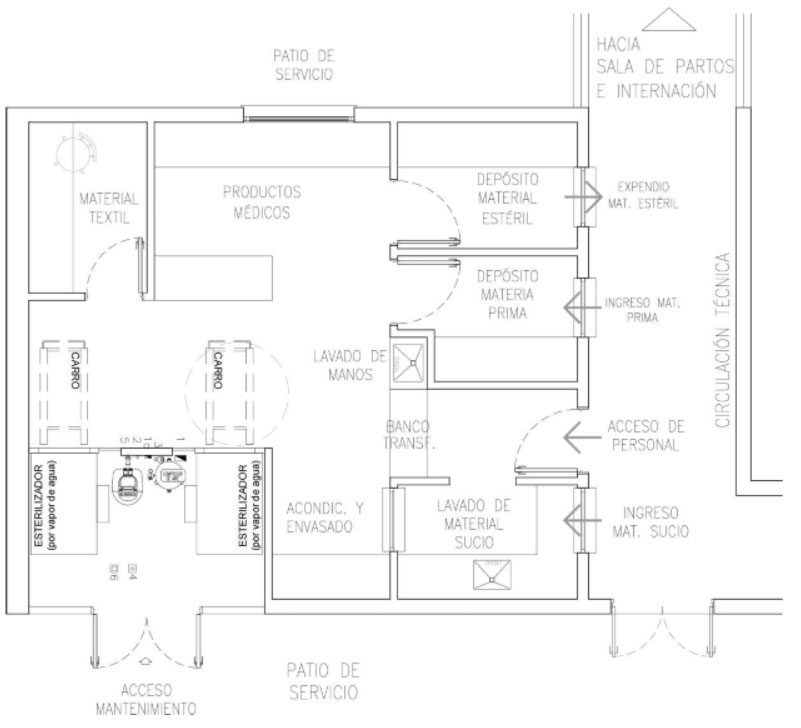
- El Hospital de Zapala es cabecera de Zona Sanitaria II, tiene un Nivel de Complejidad VI, también es Hospital de Referencia Interzonal para las Zonas Sanitarias III y IV, tiene actualmente unos 6200 m2. El proyecto se encuadra en una reestructuración que se encuentra en etapa de anteproyecto.
La nueva CE se organiza en una superficie de 108 m2 lo que permite un desarrollo de mayor complejidad. Se genera un circuito lineal diferenciado en zona no crítica (recepción y clasificación con ventanilla y puerta de ingreso de material sucio, un depósito transitorio y pre-lavado); una zona semi-crítica (depósito de materia prima, sector de procesamiento de material y carga de autoclaves); una zona crítica (descarga de autoclaves, depósito y expendio de material estéril). A su vez, se incluye un sanitario y office de personal, una transferencia a zona semi-crítica y una a zona crítica. Se utilizan autoclaves de doble compuerta que evita que objetos contaminados entren en contacto con el área estéril.
El ingreso para mantenimiento de los autoclaves se da en la zona semi-crítica, a través del área de procesamiento.
Especificaciones
La Resolución 1067/2019 del Ministerio de Salud de la Nación Argentina establece especificaciones técnicas que deberán tenerse en cuenta en los procesos de planificación y diseño de CE. A continuación, se enumeran algunas de las más importantes:
Terminaciones y Materiales: Los pisos y paredes serán de materiales fácilmente lavables, lisos, no porosos, sin juntas (deseable), antideslizantes e impermeables. Las esquinas de paredes con tránsito de carros deben estar protegidas con laminado o chapas de acero inoxidable. Se recomiendan pinturas a base de PVC, epoxi, poliurea, poliuretano u otra condición que reduzca el nivel de absorción de agua. Los cielorrasos serán lavables, incombustibles y sin emanación de gases (en caso de siniestro). En zonas Semi-Crítica y Crítica deberán preverse las formando ángulos sanitarios. Las mesadas serán de acero inoxidable.
Energía Eléctrica y Datos: Instalaciones eléctricas: protección termomagnética y disyuntor. Tomas de corriente eléctrica monofásica para enchufar monitores de computadora, cpu, notebook, tomas adicionales para conexión de termoselladora, lavadora ultrasónica, máquina de cortar gasas y estufas de esterilización. Los autoclaves requieren energía eléctrica trifásica. Corrientes débiles: telefonía y bocas de datos.
Suministros: En área de limpieza y secado se proveerá agua fría y caliente en lavamanos y/o en pileta sobre mesada. Debe contar con una terminal de aire comprimido. En el área de control de calidad las mesadas serán de 0.75m de profundidad por 2.20m de largo (mínimo).
Iluminación y Ventilación: Iluminación natural. Las ventanas serán fijas. No se permitirá la instalación de ventiladores.
Climatización: Puede ser garantizada por aire acondicionado, calefacción, refrigeración y ventilación forzada. Los sistemas de ventilación deben ser diseñados de manera que el aire fluya de áreas limpias a sucias y luego se libere al exterior. Las terminales de extracción e inyección de aire deberán situarse en paredes opuestas. La extracción cercana al piso y la inyección cercana al cielorraso.
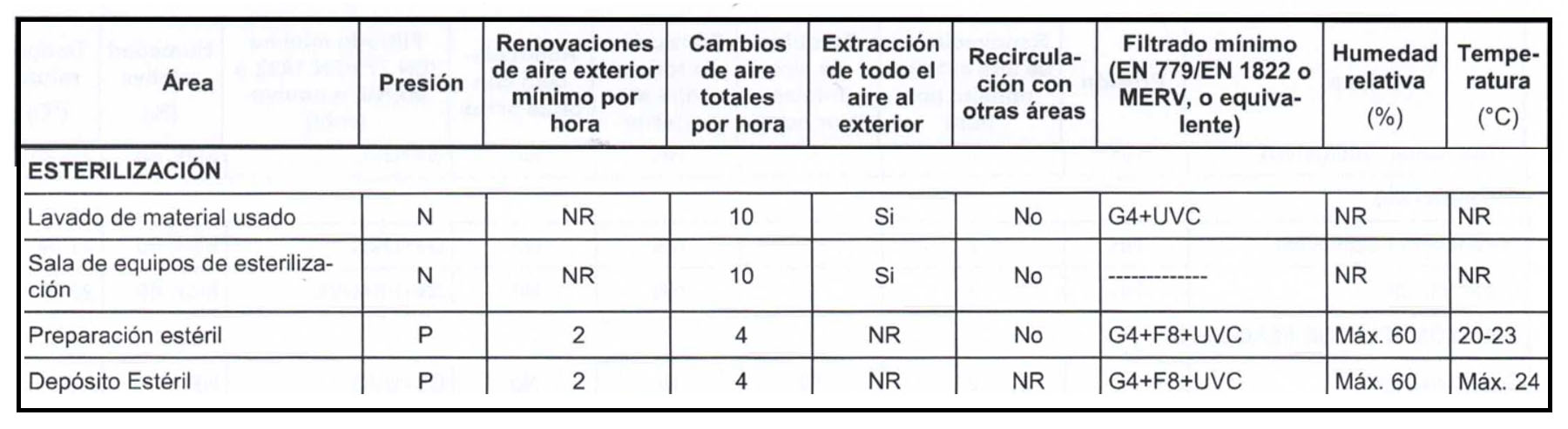
La siguiente imagen contiene los requerimientos de los distintos locales indicados en Normas IRAM 80.400.
Proceso de Esterilización
La esterilización es un proceso validado por el cual se obtiene un producto libre de agentes patógenos y otros microorganismos viables. El proceso de esterilización puede llevarse a cabo por diferentes métodos:
Métodos Físicos: Calor seco; Calor húmedo.
Gaseosos (Óxido de etileno); Peróxido de Hidrógeno.
Métodos que se basan en la separación de microorganismo: Filtración.
En este artículo abordaremos el proceso de esterilización por calor húmedo, específicamente el autoclave.
Esterilización por Calor Húmedo: Autoclaves
El vapor provoca la coagulación de las proteínas del protoplasma de los gérmenes. Permite esterilizar material de vidrio, jeringas, frascos, instrumental quirúrgico de hacer inoxidable, material termo resistente (látex, siliconas, poliuretanos, policarbonatos), material textil (gasas, apósitos, ropa, vendas), agua o soluciones acuosas.
Un autoclave a vapor es una máquina utilizada para esterilizar equipos médicos y otros objetos que deben estar libres de microorganismos patógenos. Funciona utilizando vapor de agua a alta temperatura y presión para eliminar bacterias, virus y otros microorganismos.
La selección y disposición de los autoclaves en la CE se planifican para optimizar el flujo de trabajo y la eficiencia del proceso. Se debe considerar la capacidad de carga, los tipos de materiales que se esterilizaran y la posibilidad de carga y descarga.

El proceso de esterilización en un autoclave a vapor sigue estos pasos:
- Carga: Los objetos a esterilizar se colocan en el interior del autoclave.
- Sellado: El autoclave se sella herméticamente para evitar la fuga de vapor.
- Generación de Vapor: Se inyecta agua en el autoclave, y se calienta mediante una resistencia eléctrica o un calentador de vapor. La temperatura y la presión aumentan gradualmente hasta alcanzar niveles que garantizan la esterilización.
- Exposición al vapor: Los objetos dentro del autoclave quedan expuestos al vapor de agua a alta temperatura y presión durante un tiempo determinado. El vapor penetra en los objetos y mata los microorganismos.
- Descompresión: Se libera gradualmente la presión y la temperatura dentro del autoclave.
- Drenaje del agua: Se elimina el exceso de agua y vapor del autoclave.
- Apertura de la Compuerta: Se abre la compuerta de la autoclave y los objetos esterilizados se retiran de manera segura.
Clasificación de Autoclaves
Autoclave de Compuerta Simple: Tiene una sola compuerta que se utiliza tanto para cargar como para descargar los objetos.
Ventajas: Son más simples y menos costosos, lo que puede ser beneficioso si se dispone de un presupuesto limitado. Requieren menos espacio físico, ya que solo tienen una compuerta y no necesitan espacio adicional para maniobras de carga y descarga por separado.
Desventajas: La carga y la descarga se realizan en un solo ciclo, lo que puede aumentar el tiempo total del proceso y limitar la capacidad de esterilización si se requiere una alta producción de material estéril.
Autoclave de Doble Compuerta: Tiene dos compuertas: una para cargar y otra para descargar los objetos esterilizados.
Ventajas: Permiten una mayor eficiencia al permitir la carga y la descarga de material estéril de manera independiente. Esto reduce el tiempo de ciclo y aumenta la capacidad de producción. Además, previene la re contaminación del material al bloquear una de las compuertas mientras se retira el material estéril por la otra.
Desventajas: Requieren más espacio físico debido a la presencia de dos compuertas y a la necesidad de espacio adicional para maniobras de carga y descarga. Además, suelen ser más costosos que los autoclaves de compuerta simple debido a su mayor complejidad y funcionalidad.
Área Técnica: Requerimientos Físicos de los Autoclaves
El Área Técnica es el espacio destinado a contener los equipos y suministros complementarios a la autoclave. Además, es donde se realizan las tareas de mantenimiento. El dimensionado de la misma dependerá de los equipos que deba contener, pero se requerirá en general aproximadamente de 2.5m2.
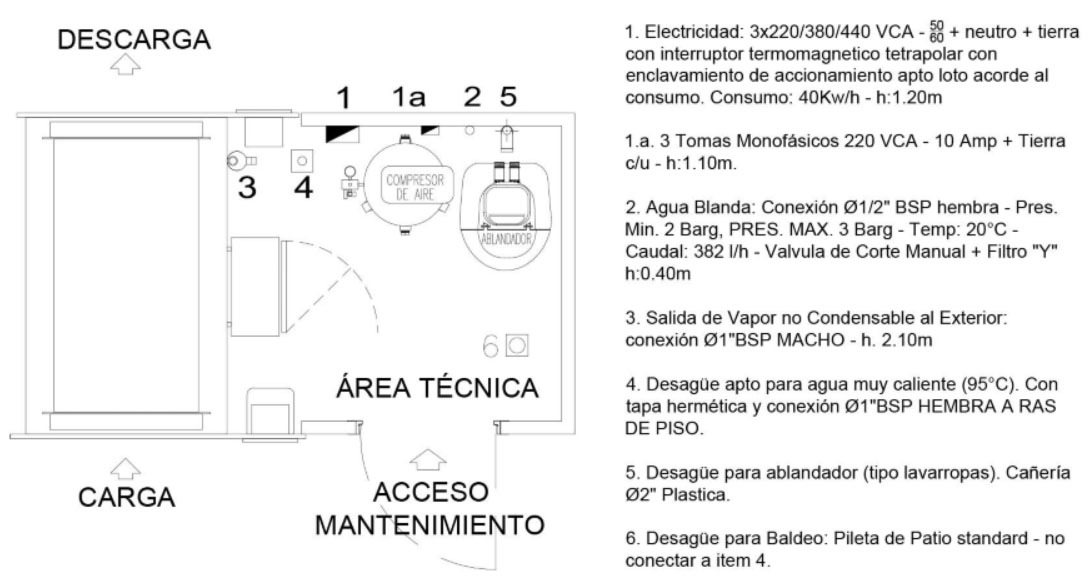
Necesidad de Tratamiento del Agua: Dependerá de la calidad del agua de red. La dureza del agua refiere a la cantidad de minerales (sales de calcio y magnesio) disueltos que contiene, que pueden sedimentar dentro del autoclave, reduciendo su eficiencia y capacidad. Un ablandador de agua reduce la dureza de la misma, mediante un proceso llamado intercambio iónico que elimina los minerales disueltos antes de que ingrese al autoclave. Por lo general, un ablandador de agua consta de un tanque de resina iónica, una válvula de control y un tanque de salmuera para regenerar la resina.
Necesidad de Compresor: Debe considerarse cuando no hay suministro de aire comprimido desde una central. En estos casos deberá preverse un espacio en la sala de máquinas.
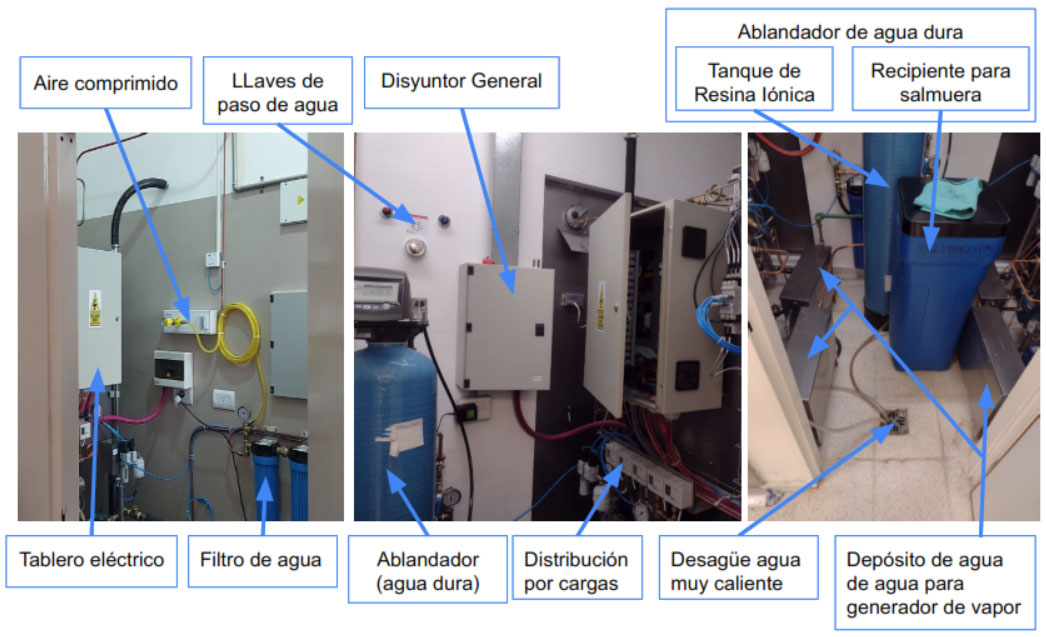
Reflexiones
La planificación eficiente del espacio y la implementación de tecnologías adecuadas son estrategias fundamentales para garantizar el diseño de Centrales de Esterilización que cumplan con criterios de calidad. Un enfoque interdisciplinario permite abordar diversos aspectos técnicos, regulatorios, humanos y de gestión necesarios para asegurar el funcionamiento eficiente y seguro de estas instalaciones.
Es importante mencionar que cada CE tendrá sus particularidades. Entonces, será necesario interpretar los procesos llevados a cabo en la misma, los requerimientos específicos de los equipos de trabajo y tener en cuenta la complejidad del hospital que determinará la superficie necesaria y también la cantidad y tipo de equipamiento (lavadoras, autoclaves, estufas) que se deberá incorporar a mediano y largo plazo. De esta etapa de análisis se obtiene la información de los servicios y suministros (agua, luz, gas, aire comprimido, energía eléctrica monofásica y trifásica, climatización) con los que deberá contar la CE.
Además, en aquellos casos en que la CE se genere en un espacio existente dentro de la estructura edilicia hospitalaria será necesario tener en cuenta las preexistencias y evaluar las posibilidades de adaptación e incorporación de las instalaciones y servicios requeridos. Esta tarea es compleja, pero debe ser abordada desde los momentos iniciales de la planificación.
Los proyectistas deben tener una mirada crítica y flexible para generar proyectos eficientes y que respondan a las necesidades específicas y parámetros de calidad.
[1] El sistema Sanitario de Neuquén se caracteriza por ser de tipo referencia y contrarreferencia. Con un criterio geográfico-administrativo dividiendo el mapa en siete zonas sanitarias, la complejidad se articula en un nivel creciente. En cada Zona se encuentra un hospital de cabecera que es el de mayor complejidad de la zona, pudiendo contar con hospitales de menor complejidad, centros de salud y puestos sanitarios. La complejidad sigue una clasificación de 1969 de Nación, en esta los centros de Salud representan un nivel de baja complejidad o tipo II, luego están los hospitales en baja complejidad, conocidos cómo tipo IIIA y IIIB (A y B son una clase adoptada por el ministerio de Salud de Neuquén). Los hospitales de complejidad intermedia son IV, VII y alta complejidad es VIII (sólo hay uno así que es el Hospital Provincial Neuquén).
Referencias
Resolución 1067/2019. Ministerio de Salud de la Nación Argentina, 2019. Centrales de Esterilización y Reprocesamiento – Directrices de Organización y Funcionamiento.
Resolución 387 / 2004. Ministerio de Salud de la Nación Argentina. 2004. Guía de Procedimientos y Métodos de Esterilización.
Guía de Diseño Arquitectónico para Establecimientos de Salud, 2015. Santo Domingo, República Dominicana.
Ficha Técnica Autoclave Hogner.
Autoclave a vapor de agua. DEL GIUDICE: https://www.delgiudice.com.ar/es/series9000
Plano de Instalación CECAR: https://www.cecar.com.ar/plano-tipo-esterilizador-por-vapor-vpc-xxi/
Normas IRAM 80400. Sistemas para el tratamiento del aire en los establecimientos para el cuidado de la Salud.
El siguiente artículo fue realizado en el marco de las Residencias de Ingeniería Hospitalaria y Arquitectura Hospitalaria de la Subsecretaría de Salud de la Provincia de Neuquén. La investigación es resultado de un trabajo conjunto de la Ing. Biom. Paula Müller y la Arq. Lucía Zunino.
Paula Virginia Müller es ingeniera biomédica por la Facultad de Ciencias Exactas Físicas y Naturales de la Universidad Nacional de Córdoba. Residente de 2do año de Ingeniería Hospitalaria en la Subsecretaría de Salud de Neuquén y Maestrando en Salud Pública en la Escuela de Salud Pública de la Universidad Nacional de Córdoba. Experiencia en gestión y mantenimiento de equipamiento biomédico, docencia en mediciones electrónicas, Física Médica en Radioterapia.
Contacto: paulamullerib@gmail.com
Lucía Zunino es arquitecta por la Facultad de Arquitectura, Urbanismo y Diseño Industrial de la Universidad Nacional de Córdoba. Residente de 2do año de Arquitectura Hospitalaria en la Subsecretaría de Salud de la Provincia de Neuquén. Diplomando en Sustentabilidad en Espacios para la Salud de AADAIH (en desarrollo). Maestrando en Gestión Ambiental del Desarrollo Urbano de la UNC (tesis en curso).
Contacto: zuninolucia@gmail.com





GIPHY App Key not set. Please check settings