La presente investigación tiene como objetivo mostrar la situación actual de las áreas de aislados en los hospitales de Latinoamérica, promover mejoras en la infraestructura existente, otorgar respuestas eficientes y precisas desde lo edilicio para la sanidad de la población, incluyendo la idea de flexibilidad y adaptabilidad a las necesidades actuales y futuras.
Se consideran esencialmente dos aspectos muy importantes como el Impacto de las Infecciones Nosocomiales en los hospitales de todo el mundo y la Aparición de la Pandemia de Coronavirus.
Hoy en día, en el escenario social en el que se desarrollan las redes sanitarias se encuentran una gran variedad de sistemas de salud, pero comparten un contexto de problemas multifactoriales de gran impacto.
La OMS recomienda tomar acciones precisas en temas como la contaminación ambiental, el cambio climático y la aparición de nuevas enfermedades transmisibles, que pueden originar epidemias y pandemias como en la actualidad, (HIV, SARS- COVID 2, ÉBOLA, GRIPE H1N1, etc.). Esto hace pensar que se cuenta con entornos sociales muy frágiles, altamente vulnerables y la insuficiente integración del total de la red sanitaria disponible, con una infraestructura en salud precaria especialmente en los países en vías de desarrollo.
En cuanto al hospital de hoy, se detectan diversas patologías: crecimiento edilicio desmedido y sin planificación, accesos NO controlados, insuficientes espacios específicos y seguros, circulaciones no diferenciadas ni protocolizadas, procedimientos técnicos y asistenciales no adecuados, personal con poca o ninguna capacitación, instalaciones fuera de normativas vigentes y escasa protección de las personas tanto médicos como pacientes.
La OMS dice que cada año, en la atención hospitalaria, más de 1.4 millones de personas en el mundo contraen enfermedades dentro del hospital. Se sabe que entre el 5 y 10% de los pacientes que ingresan, desarrollan una o más infecciones, y en los países en vías de desarrollo, las cifras aumentan hasta el 25%.
Estas infecciones intrahospitalarias se originan por numerosas causas, relacionadas tanto con los sistemas de infraestructura y también con los procesos prestacionales sanitarios.
A fin de evaluar el déficit en el tratamiento del paciente aislado, se lleva a cabo un relevamiento tomando como referencia 20 hospitales de Latinoamérica de índole público.
Se concluye que:
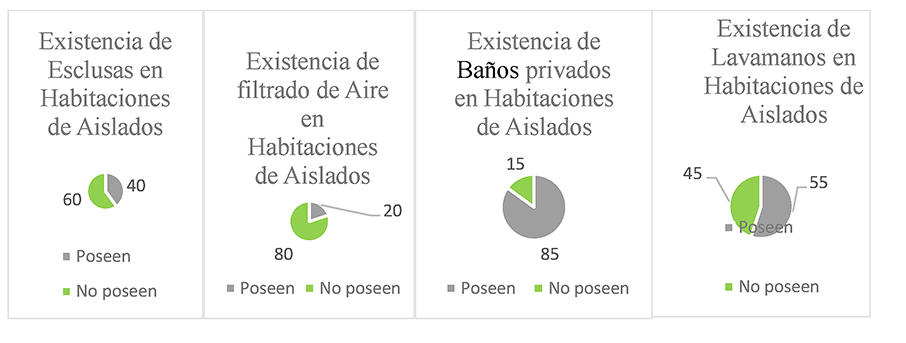
-Hay moderada dificultad en la aplicación de protocolos de higiene y seguridad por falta de insumos y capacitación, acompañado de una ausencia de elementos como esclusas, baño exclusivo y tratamiento de aire.
-En la gran mayoría de los casos comparten circulaciones el paciente aislado, el paciente no infectado y también el personal sanitario.
-Es notable la falta de conciencia y responsabilidad en el tratamiento de los pacientes infectocontagiosos.
– La distribución de las habitaciones de aislados responde solo a la cercanía con la estación de enfermería, por lo que se distribuyen en todos los pisos, en diversos servicios, llevando a todos los niveles y extremos del edificio la posibilidad de contagio a los demás pacientes.
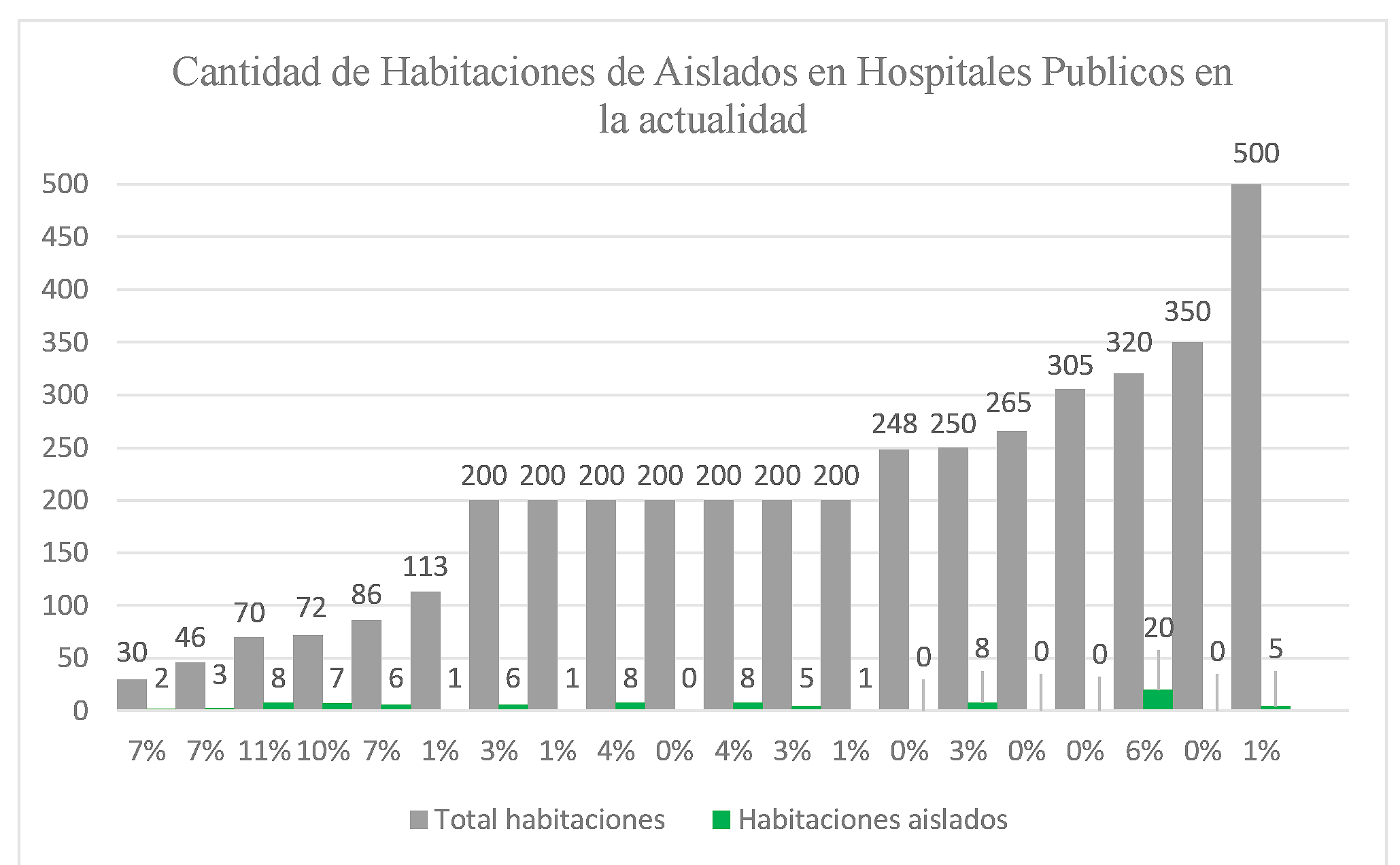
Los gráficos señalan que, en promedio, solo un 3% de las plazas de un hospital representa las habitaciones de aislados. Cantidad insuficiente considerando las demandas actuales dentro o fuera de un escenario de pandemia, y clarifican la deficiencia en sus instalaciones.
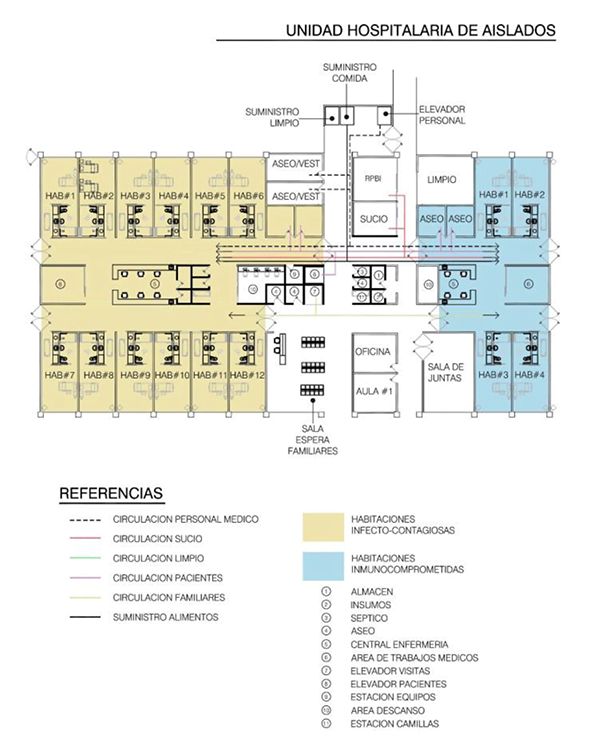
Ante estos resultados se proponen cambios de distintos grados de intervención en los hospitales existentes, considerando como gestión de mayor envergadura la propuesta de una Unidad Hospitalaria de Aislados (UHA).
En relación a las intervenciones y adecuaciones sobre el recurso físico sanitario existente, se considera que en cada uno de los edificios hospitalarios se podrán efectuar actuaciones constructivas que conlleven a dar una mejor respuesta al tratamiento del paciente aislado, aumentando su seguridad y la del trabajador de la salud, disminuyendo el gasto ineficiente del presupuesto hospitalario y reduciendo la estancia media del paciente.
Seguramente serán intervenciones de distinta graduación, contemplando accesos discriminados, salas de espera diferenciadas, circulaciones controladas, sectorizando áreas aisladas específicas, intentando evitar la sobrepoblación en salas, ampliando cantidad de lavabos, de aseos individuales, generando esclusas en accesos de habitaciones, de acuerdo a las posibilidades de cada edificio y cada gestión.
Estas propuestas intentan optimizar las condiciones existentes edilicias, buscando la flexibilización de los espacios y su capacidad de re-funcionalizarse en corto plazo, garantizando siempre la continuidad de la atención hospitalaria.
Una situación compleja de resolver en forma parcial, es la adecuación del tratamiento de aire; deberá generarse una mejor respuesta de esta instalación, que hoy no está resuelta, por sectores, por habitación, conforme a las condiciones o limitaciones edilicias que se presenten, a fin de mejorar los filtrados, control de presiones, renovaciones, extracciones, etc.
De igual manera es menester la ampliación de la instalación de gases medicinales que, al darle una dimensión más generosa, podrá dar una respuesta superior en momentos de mayor exigencia.
Ante la oportunidad de un nuevo edificio o ampliación relevante, se propone la configuración de una unidad de hospitalización especial a la que denominamos Unidad Hospitalaria de Aislados (UHA).
Esta unidad se conforma con un bloque de habitaciones individuales con instalaciones especiales: particularmente en referencia al tratamiento del aire; con iluminación natural y ventilación forzada, controlando presiones, el filtrado adecuado del aire que entra y sale de estas habitaciones, considerando dos sectores diferenciados: pacientes infectocontagiosos y pacientes inmunodeprimidos.
Cuenta con estación de enfermería propia, que no compartirá con el resto de la hospitalización y con áreas de apoyo también propias. Esta unidad se conectará de manera directa con los servicios centrales (BQ, Imágenes, UCI, etc.), como así también desde emergencia, con el objetivo de evitar traslados indirectos cruzados que puedan generar mayores contaminaciones.
Así mismo se ha considerado la conexión hacia un espacio contiguo vacante destinado a un “hospital de emergencia/ de campaña” en caso de ser necesario, por fuera del edificio a fin de interferir lo menos posible en el resto del funcionamiento hospitalario.
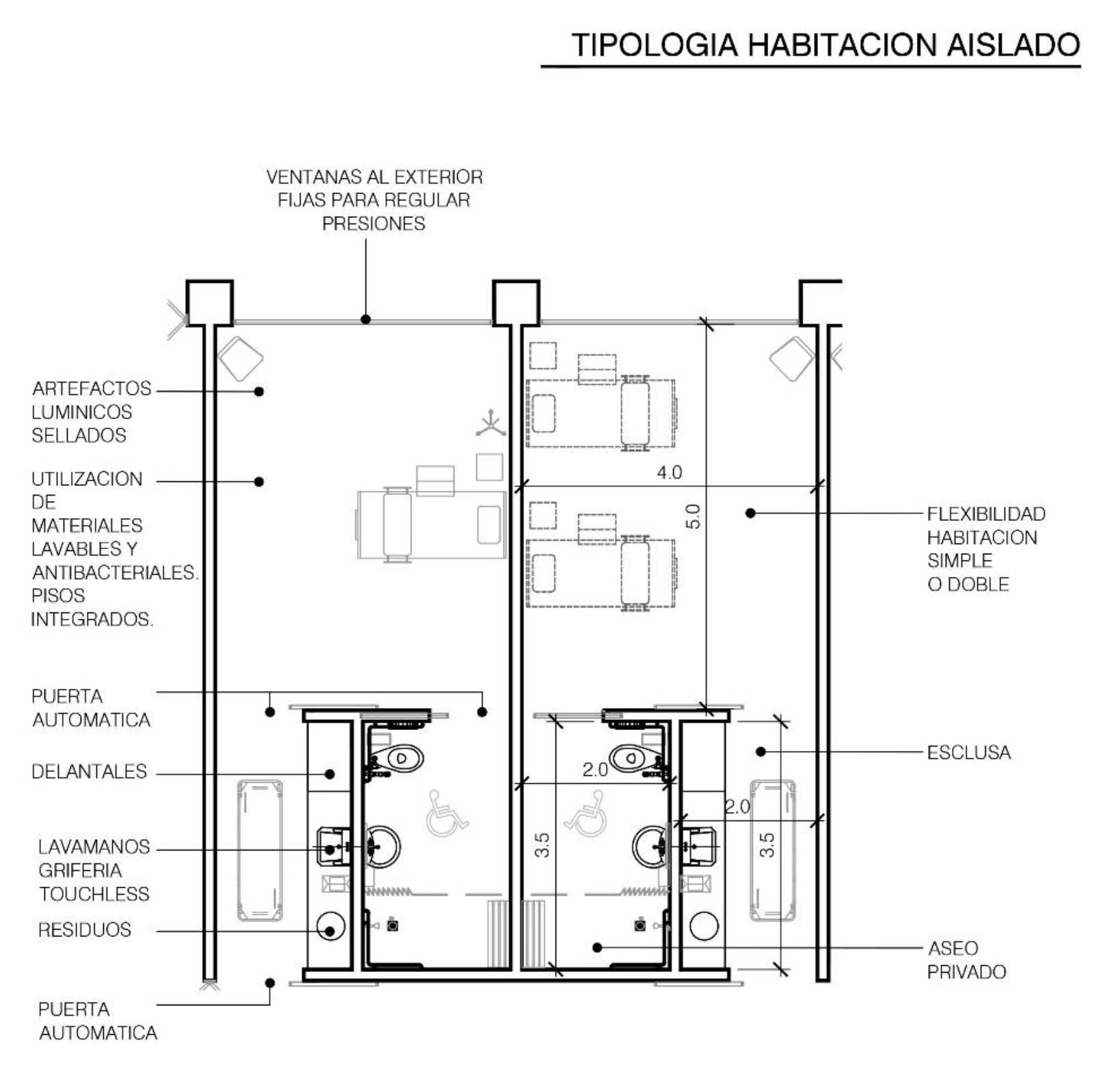
Cada habitación de aislados será manejada por diferentes presiones según el tipo de paciente, se caracterizará por tener un módulo constructivo, el cual permite ubicar dos camas en el caso que compartan la misma patología, o bien en situación de catástrofe, cuando hay una mayor demanda.
Cuenta con un acceso a través de esclusa, con doble puerta automática, área de residuos, lavamanos para personal y vestuario e idealmente contará con luz natural con ventanas fijas ya que el aire será controlado por filtrado.
El baño es exclusivo y preparado para movilidad reducida y sensores para puertas y artefactos para evitar el contacto manual. Las instalaciones deben estar bajo rigurosas exigencias de limpieza y asepsia, siendo el sistema de aire independiente del edificio con ciertas renovaciones por hora y extracciones controladas.
El uso de materiales de fácil limpieza, resistencia, impermeabilidad y de fácil instalación son consideraciones importantes para conservar las condiciones deseadas.
En relación con el resto del edificio:
– Los flujos hospitalarios deben ser claramente discriminados.
– El ingreso a esta unidad se realiza desde el servicio de urgencias (desde su ingreso, el paciente es discriminado en dos grandes grupos: los sospechosos con síntomas de enfermedades infectocontagiosas y los que cursan otra sintomatología, separándose en 2 salas de espera, cada una con su triage y su box de consulta, etc.)
Luego de haber sido diagnosticado el paciente, puede ingresar a la UHA o al área de hospitalización convencional, cuidando siempre la circulación y los cruces de las personas, manteniendo una relación directa con los servicios antes mencionados.
Un reto importante es que todos los proyectos hospitalarios cuenten con un espacio contiguo a la UHA, que podrá ser un estacionamiento, patio o auditorio. El cual, en caso de una emergencia sanitaria, se pueda ocupar con un hospital de campaña dentro de las primeras 48 a 72 horas, después de la declaración de emergencia sanitaria.
Esto aumentará la capacidad hospitalaria, para poder satisfacer las demandas de atención, dejando un posible enlace que conecte las nuevas instalaciones de emergencia sin generar un gasto excesivo en remodelación y acondicionamiento de los propios hospitales y que puede desactivarse cuando el episodio de agravamiento comienza a ceder.
“El desafío es impostergable. El mundo ya cambió y sus hospitales deberán hacerlo cuanto antes”.
Gabriela Constanza González es arquitecta egresada de la Facultad de Arquitectura, Urbanismo y Diseño de la Universidad Nacional de Córdoba, Argentina. Magister en Arquitectura Hospitalaria, Diseño y Gestión avalado por la Universidad de Michoacán UNIVIM, México. Trabajó en el Estudio de Arquitectura ¨Jigsaw Architects¨ en relación con el Hospital Regional de Tauranga, Nueva Zelanda. Desempeña tareas profesionales para el Estudio ¨LA-Architects¨ especializado en centros médicos ambulatorios en California. Participó de las Jornadas Internacionales de Arquitectura Hospitalaria 2019 en España visitando el Hospital de la Fe en Valencia, Hospital San Carlos y La Princesa en Madrid, Campus de la Salud en Granada y Reina Sofía en Córdoba, junto con Ana Belén González y Adriana Fernández Guevara.
Ana Belén González es arquitecta egresada de la Facultad de Arquitectura y Urbanismo de la Universidad Mendoza, Argentina. Magister en Arquitectura Hospitalaria, Diseño y Gestión avalado por la Universidad de Michoacán UNIVIM, México. Trabajó en la Universidad Nacional de Cuyo, la Dirección de Infraestructura, Mantenimiento y Servicios en el proyecto de Ampliación y Refuncionalización del Hospital Universitario de Mendoza. Actualmente desempeña tareas profesionales en la Dirección de Arquitectura e Ingeniería perteneciente al Ministerio de Infraestructura del Gobierno de Mendoza, en el sector de arquitectura especializada en edificios de Salud.
Adriana Fernández Guevara es arquitecta egresada de la Facultad de Arquitectura, Diseño y Urbanismo de la Universidad Nacional de Buenos Aires, Argentina. Magister en Arquitectura Hospitalaria, Diseño y Gestión, avalado por la Universidad Católica de Murcia. Trabajó durante 15 años como Directora de Obras y Mantenimiento de Infraestructura en el Hospital Santamarina de Esteban Echeverría. Se desempeña como Asesora de la Dirección Administrativa Adjunta en el Hospital Pediátrico S.A.M.I.C Dr. Juan Garrahan. Presenció el Congreso Latinoamericano de Arquitectura e Ingeniería Hospitalaria, ofrecido por la AADAIH (octubre 2018).




GIPHY App Key not set. Please check settings